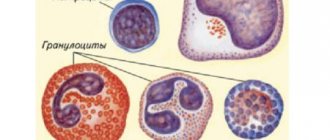
Виды миелоцитов
Миелоцит в мазке периферической крови
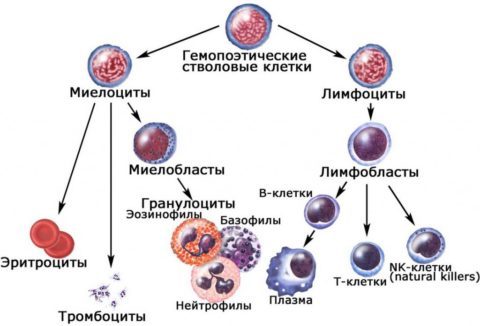
Миелоцитами называются клетки-предшественницы зрелых гранулоцитов — одной из разновидностей лейкоцитов.
Образование миелоцитов — это промежуточный этап гранулоцитопоэза, который начинается с митотического деления стволовой клетки.
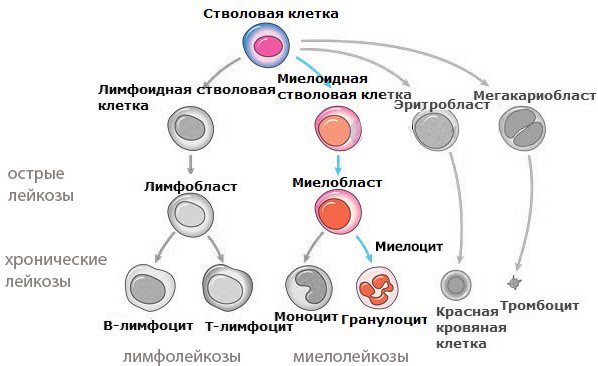
Для того, чтобы полностью было понятно, что такое миелоциты и какое место они занимают в гемопоэзе, необходимо указать все формы клеток гранулоцитарного ростка кроветворения:
- Миелобласты — это клетки, которые появляются вследствие деления колониеобразующей стволовой клетки. Миелобласты утрачивают полипотентность — способность дифференцироваться в любые другие виды клеток. Основная их задача — обеспечение нормального созревания гранулоцитов.
- Промиелоциты — самые большие по размеру клетки во всех стадиях образования гранулоцитов. Уже на этом этапе созревания в клетках появляются первичные гранулы, которые делят промиелоциты на эозинофильные, базофильные и нейтрофильные.
- Миелоциты — образуются после третьего деления промиелоцитов. На такой стадии созревания зернистость клеток (включения) становится строго специфичной (вторичной), что позволяет уже четко разделять будущие нейтрофилы, базофилы и эозинофилы. Миелоциты — активно делящиеся клетки. От полноценности созревания миелоцитов зависит физиологическая активность и функциональность гранулоцитов.
- Метамиелоциты (юные лейкоциты) — такие клетки обладают низкой способностью к делению. Благодаря им происходит завершающий этап созревания гранулоцитов. Ядро метамиелоцитов претерпевает изменения, деля клетки на две большие группы — сегментоядерные и палочкоядерные.
- Гранулоциты — итог гранулоцитопоэза. Такие клетки называются полиморфно-ядерными, так как от их зернистости зависит тип клеток.
Таким образом, миелоциты — это клетки, которые определяют полноценный рост зрелых гранулоцитов. Относятся к зернистым лейкоцитам и дифференцируются в три основных вида белых клеток крови:
- нейтрофилы,
- эозинофилы,
- базофилы.
Нормы показателя миелоцитов в костном мозге
Созревание клеток крови
Так как незрелые формы лейкоцитов должны проходить все этапы созревания в костном мозге, то и присутствовать они должны в норме только в костно-мозговом пунктате.
Если человек здоров, то причин, незрелым формам кровяных клеток поступать в системный кровоток, нет.
Для оценки состоятельности гранулоцитопоэза и всего кроветворения в целом применяется такой метод исследования, как костно-мозговая пункция (стернальная пункция, трепанобиопсия).
В норме гранулоцитарный (миелоцитарный) росток кроветворения даст следующие показатели при оценке миелограммы:
| Клеточный состав костного мозга (гранулоцитопоэз) | Количество, % |
| Недифференцированные бластные клетки | 0,1-1,1 |
| Миелобласты | 0,2-1,7 |
| Промиелоциты | 1,0-4,1 |
| Миелоциты | 6,9-12,2 |
| Метамиелоциты | 8,0-14,9 |
| Палочкоядерные | 12,8-23,7 |
| Сегментоядерные | 13,1-24,1 |
| Индекс созревания нейтрофилов | 0,5-0,9 |
| Все эозинофилы | 0,5-5,8 |
| Базофилы | 0-0,5 |
Оценка состояния костного мозга
Очевидно, что слово «норма» может применяться только по отношению к костному мозгу, ибо миелоциты в крови априори присутствовать не могут. И повышены они там только в силу определенных причин, а не просто так. Поэтому далее – о месте миелоцитов в костном мозге.
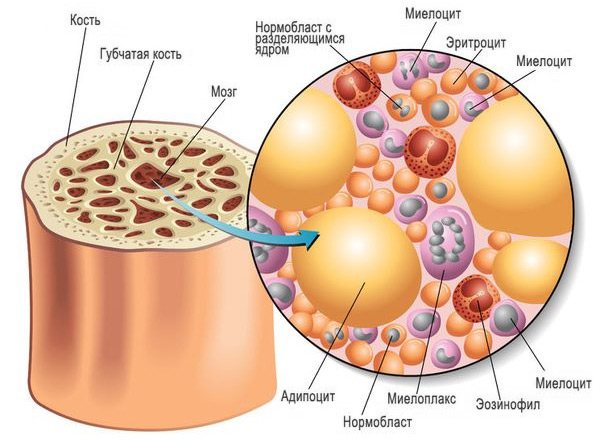
В настоящее время биопсия костного мозга и его исследование (цитологический анализ) является обязательной процедурой при подозрении на развитие гематологической патологии. Морфологические характеристики костного мозга после тестирования сопоставляют с показателями периферической крови.
Следует заметить, что при исследовании костного мозга (миелограмма) врачи обе генерации миелоцитов рассматривают вместе, не разделяя их на дочерние и материнские, поскольку подобное разделение не имеет абсолютно никакого значения ни для нормы, ни для патологии.
Норма миелоцитов в костном мозге составляет от 7 до 12,2%. О нормах других участников кроветворения, взявшего начало от белого ростка, поможет рассказать нижеприведенная таблица.
Таблица: клеточный состав костного мозга в норме (белый росток кроветворения)
| Элементы костного мозга | Границы нормальных значений,% | Средние значения,% |
| Ретикулярные клетки (клетки ретикулярной стромы) | 0,1 – 1,6 | 0,9 |
| Бласты | 0,1 – 1,1 | 0,6 |
| Миелобласты | 0,2 – 1,7 | 1,0 |
| Нейтрофилы: — промиелоциты — миелоциты — метамиелоциты — палочкоядерные — сегментоядерные | 1,0 – 4,1 7,0 – 12,2 8,0 – 15,0 12,8 – 23,7 13,1 – 24,1 | 2,5 9,6 11,5 18,2 18,6 |
| Все нейтрофильные элементы | 52,7 – 68, 9 | 60,8 |
| Индекс созревания нейтрофилов | 0,5 – 0,9 | — |
| Эозинофилы (все генерации) | 0,5 – 5,8 | 3,2 |
| Базофилы | 0 – 0,5 | 0,2 |
| Лимфоциты | 4,3 – 13,7 | 9,0 |
| Моноциты | 0,7 – 3,1 | 1,9 |
| Плазматические клетки | 0,1 – 1,8 | 0,9 |
Базофильные и эозинофильные миелобласты в здоровом костном мозге, как правило, не определяются (их трудно распознать), зато становятся довольно заметными при высокой эозинофильной реакции или хроническом миелолейкозе. Примерно то же самое происходит и с промиелоцитами – больше всех себя проявляют молодые клетки, которые стремятся стать нейтрофилами.
Что касается миелоцитов (эозинофильных, базофильных и нейтрофильных), то здесь ситуация несколько меняется, если к главному органу кроветворения нет претензий. Эозинофильный миелоцит, хотя ядром и похож на нейтрофильный, но отличается густой, заполняющей всю цитоплазму, зернистостью, базофильный миелоцит тоже легко распознается, он первым приобретает специфическую зернистость, которая негусто покрывает цитоплазму. При зарождении патологического процесса в костном мозге представители 3 генераций миелоцитов трудно различимы между собой и все напоминают нейтрофилы.
На стадии метамиелоцита, клетки уже «определились» в своей «профессии», поэтому специалисту, знающему их особенности и основные черты, нетрудно понять «кто есть кто». Между тем, описание ядра, цитоплазмы и других характеристик вряд ли заинтересует читателя, во всем этом трудно разобраться, тем более, если рядом нет микроскопа и клетку нельзя увидеть воочию. Поэтому не стоит попусту тратить время, более полезно будет рассказать о тех ситуациях, которые действительно могут волновать человека, например, о появлении миелоцитов у ребенка или их присутствии при беременности у женщины.
Причины появления в крови
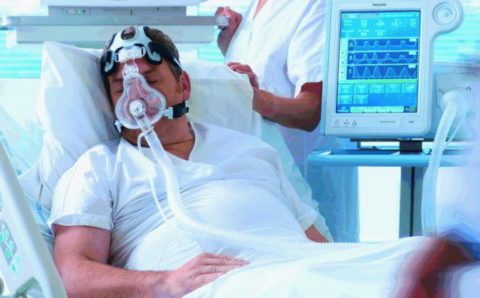
Тяжелая инфекция может привести к появлению миелоцитов
У здорового человека ни миелоцитов, ни других незрелых клеток миелоцитарного ростка кроветворения в анализе крови быть не должно. Даже незначительные концентрации делящихся и созревающих клеток считаются вариантом патологического состояния.
Обнаружение юных форм гранулоцитов свидетельствует о том, что организм подвержен опасности и борется с одним из указанных ниже заболеваний или патологических процессов:
- острые бактериальные и вирусные инфекции, чаще всего осложняющиеся гнойным воспалением. Это могут быть гнойные ангины, прочие тяжелые инфекции ЛОР-органов, острые пиелонефриты, пневмонии, холера, сепсис, скарлатина, туберкулез, брюшной тиф, бруцеллез, паратиф, корь, краснуха паротит и пр.
- состояния после тяжелых инфекционно-воспалительных процессов;
- аппендицит и другая острая хирургическая патология;
- гангрена;
- ожоговая болезнь тяжелых форм;
- инсульты, инфаркты;
- острая кровопотеря любого генеза;
- метастазирование в костный мозг;
- синдром распада опухолей;
- последствия химиотерапевтического, лучевого лечения;
- длительный прием цитостатических, иммуносупрессивных медикаментозных средств;
- отравление свинцом;
- алкоголизм;
- все виды комы;
- ацидоз;
- шок;
- тяжелые и постоянные физические нагрузки;
- многие виды анемий;
- лейкозы;
- миелоидная лейкемия;
- дефицит цианокобаламина и/или фолиевой кислоты.
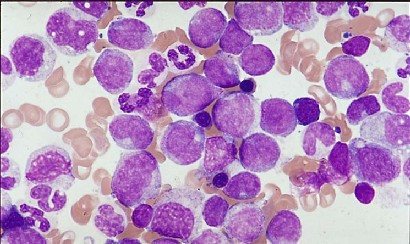
Бластный криз в мазке крови
Если концентрация бластных клеток в крови повышена незначительно — до 2% к общей лейкоцитарной массе, — то речь идет о хронических лейкозах.
Высокие значения бластов в крови являются признаком выраженных сбоев в деятельности костного мозга, что указывает на острый лейкоз.
Превышение количества бластных клеток в крови более 5% свидетельствует о развитии бластного криза у пациентов с хроническими миелолейкозами, а также о терминальном этапе при онкологической патологии.
Обнаружение миелоцитов, промиелоцитов и метамиелоцитов в крови не более 5% — не говорит и наличии гематологических заболеваний, но все же указывает на наличие определенных трудностей со здоровьем.
А вот значительный подъем от 10% и выше — весьма неблагоприятный показатель, является маркером миелопролиферативных заболеваний — хронических лейкозов, которые берут свое начало от молодых клеток миелоидного ростка кроветворения.
Самая частая причина обнаружения миелоцитов и других созревающих клеток лейкоцитопоэза — хронический миелолейкоз, субстратом которого являются преимущественно незрелые нейтрофильные миелоциты и другие юные формы.
На начальных этапах заболевания рост миелоцитов выражен не ярко. Прогрессирование миелолейкоза сопровождается значительным ростом миелоцитов в крови, а также зрелых эозинофилов и базофилов. Резкий рост незрелых нейтрофилов, т.е., нейтрофильных миелоцитов — крайне неблагоприятный признак, который ухудшает течение лейкоза и прогноз.
«Незаконное» проникновение в периферическую кровь
Однако бывают ситуации, когда клетки, которым надлежит еще «расти и развиваться» преждевременно покидают «родные пенаты». И если в норме о появлении бластных клеток в периферической крови не может быть и речи – они редкие «гости» в кровеносном русле, то при определенных патологических состояниях, вопреки природному запрету, и те, и другие все же выходят в кровеносное русло.
Бласты и миелобласты несколько повышены (до 2% по отношению к общей популяции лейкоцитов) при хронических формах лейкозов. А огромное количество бластов (бластемия) вообще указывает на серьезные изменения со стороны органов кроветворения и относится к значимым признакам острого лейкоза, форма которого будет впоследствии уточняться другими методами.
Особую обеспокоенность вызывает переход количества бластов 5% границы в крови больного, страдающего хроническим миелолейкозом – это может свидетельствовать о начале бластного криза и финальной стадии опухолевого процесса.
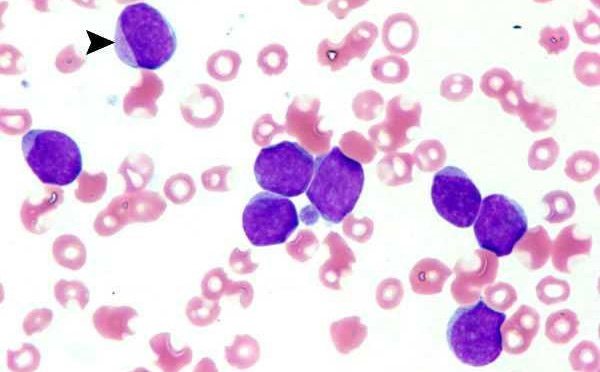
миелобласты в крови
Присутствие пропромиелоцитов, миелоцитов и наиболее приближенных к зрелым формам – метамиелоцитов, хоть и не является столь страшным показателем белой крови, однако все же указывают на серьезную патологию. Увеличение количества этих клеток до 5% чаще имеет причиной негематологическую патологию:
- Тяжело протекающее инфекционное заболевание любого происхождения: и бактериального (в основном), и вирусного;
- Развитие септического состояния;
- Различного рода интоксикации (бактериальная, алкогольная, солями тяжелых металлов);
- Опухолевый (злокачественный) процесс;
- Химио- и лучевая терапия;
- Прием отдельных лекарственных препаратов (анальгетики, иммуномодуляторы);
- Острые кровопотери;
- Кома, шок;
- Нарушение кислотно-щелочного равновесия;
- Чрезмерная физическая нагрузка.
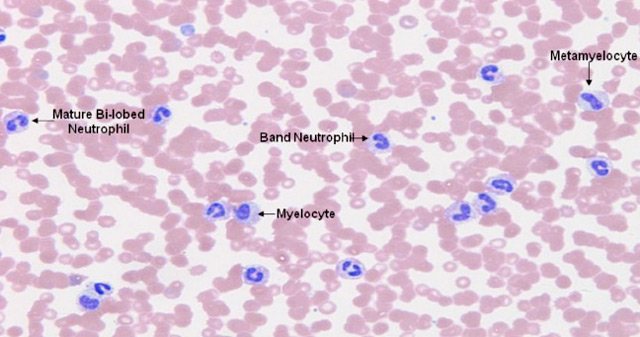
присутствие миелоцитов и метамиелоцитов в крови
Между тем, значительный скачок миелоцитов, про- и мета- (до 10 – 25%), как правило, наблюдается в случае формирования миелопролиферативных заболеваний, которые и являются самыми основными причинами выхода из костного мозга созревающих форм и их свободного передвижения по кровеносным сосудам.
«Молодые да ранние»…
Под собирательным названием «миелопролиферативные опухоли» понимают хронические лейкозы, которые формируются на уровне самых молодых предшественников миелопоэза, все потомство которых – гранулоциты, моноциты, эритрокариоциты, мегакариоциты (кроме лимфоцитов), относится к опухолевому клону.
Хронический миелолейкоз, открывая список миелопролиферативных процессов, выступает в качестве типичного представителя опухолей, которые возникают из ранних (очень молодых) предшественников, миелопоэза дифференцирующихся до зрелого состояния.
Клеточный субстрат миелолейкоза берет начало от белого ростка кроветворения и представлен переходными (созревающими) формами гранулоцитов, в основном, нейтрофилов. Это говорит о том, что такие значимые клетки, как нейтрофилы, выполняющие столь важную роль в защите организма, страдают больше всех, поэтому понятно, почему это заболевание так плохо поддается лечению и, в конечном итоге, имеет летальный исход.
В начале болезни в крови отмечается сдвиг до миелоцитов и промиелоцитов, правда, численность их на первых порах еще незначительна. Помимо единичных промиелоцитов и несколько большего количества миелоцитов, в крови можно обнаружить представителей других клеточных популяций (эритрокариоциты, исчисляемые единицами, и высокий тромбоцитоз).
Развернутая стадия болезни дает значительное омоложение лейкоцитарной формулы и, при этом, кроме миелоцитов, в крови нередко повышены абсолютные значения и процентное содержание уже зрелых форм гранулоцитарного ряда: эозинофилов или базофилов (реже тех и других – «базофильно-эозинофильная ассоциация). Следует заметить, что резкое увеличение численности незрелых нейтрофилов является весьма и весьма неблагоприятным признаком, усложняющим течение болезни и прогноз.
Миелоциты у детей и беременных женщин

Миелоциты могут появиться при снижении иммунной защиты у детей
Обнаружение в крови любой клетки, не закончившей полностью свою дифференцировку при гранулоцитопоэзе, указывает на то, что костный мозг активизировался в ответ на какие-либо патологические трансформации.
У здорового ребенка миелоциты, как и другие юные формы, определяться в крови не должны. Выход миелоцитов в кровь, а также других созревающих гранулоцитов, обусловлен такими же факторами, как и у взрослых. Также часто обнаружение незрелых клеток у малышей диагностируется при врожденных пороках сердца, неукротимой рвоты и обезвоживания. Очень часто обнаруживаются незрелые формы гранулоцитов у малышей со слабым иммунитетом.
Сильное физическое перенапряжение также повлечь за собой появление незначительного количества миелоцитов в крови у здоровых детей.
Что касается беременных женщин, то здесь допускаются колебания в картине крови. Процесс кроветворения при вынашивании ребенка усиливается для поддержания жизнедеятельности всего организма матери и малыша. Дополнительно появление миелоцитов и прочих молодых форм в крови может быть итогом обострения хронических заболеваний, например, синуситов, пиелонефрита и пр.
У будущих мам допускается концентрация миелоцитов в крови не более 2-3%. Но, в любом случае, такое явление требует дальнейшей диагностики, чтобы не пропустить развитие злокачественной патологии.
Как определить уровень миелоцитов

Точный уровень миелоцитов покажет миелограмма
Определение уровня миелоцитов, как и других компонентов костного мозга, проводится с помощью взятия костномозговой пункции. Полученная миелограмма покажет точный клеточный состав костного мозга.
Образцы костного мозга берутся из:
- грудины,
- гребня подвздошной кости,
- из пяточной кости (так производится пункция у маленьких детей).
После получения пунктата данные миелограммы обязательно сопоставляются с данными общего клинического анализа крови.
Как проводят исследование?
Для того чтобы проверить экспрессию PD-L1, нужен образец ткани, в котором содержится не менее 100 опухолевых клеток. Его можно получить во время операции или биопсии. Материал исследуют иммуногистохимическим методом с помощью специальных моноклональных антител. В зависимости от уровня экспрессии PD-L1, может быть получен один из трех результатов:
- Отрицательный — PD-L1<1%.
- Положительный — PD-L1>1%.
- Высокоположительный — PD-L1>50%.
В современной онкологии крайне важен персонализированный подход к выбору противоопухолевой терапии. Это дает уверенность в том, что пациенту было назначено оптимальное лечение. Врачи «Евроонко» следуют данному принципу и применяют наиболее современные технологии. В этом нам помогает сотрудничество с ведущими зарубежными онкологическими центрами, специализированными лабораториями. Свяжитесь с нами, мы знаем, как помочь:
Запись на консультацию круглосуточно
+7+7+78
Лечение

Устранение причины приводит к нормализации картины крови
Так как миелоцитемия обусловлена развитием какого-либо заболевания, то лечения требует именно первопричина.
Только после уточнения причины патологического изменения состава крови, назначается лечение.
Причин для проникновения несозревших кровяных клеток, в частности, миелоцитов, немалое количество. Подавляющее большинство таких триггеров, к сожалению, опасные заболевания, которые могут быстро унести человеческую жизнь. При малейших трансформациях в составе крови необходимо срочное обращение к врачу, диагностика и назначение необходимых методов лечения.