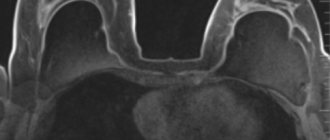
Ультразвуковое исследование (УЗИ) плечевого сустава –это эффективный и недорогой метод диагностики и лечения заболеваний плеча. УЗИ исследование плечевого сустава широко используются врачами различных специальностей и позволяет получить достаточную, качественную информацию о морфологической структуре сустава и окружающих тканей. Метод имеет преимущества, по сравнению с другими методами визуализации, при контроле после операции целостности ротаторной манжеты или после эндопротезирования. Кроме того, доступность и безопасность УЗИ сканирования позволяют использовать его достаточно часто.
Показания
Показаниями к УЗИ плечевого сустава являются:
- Определение степени разрыва манжеты
- Степень рубцевания
- Тендинит / тендиноз
- Кальцинирующий тендинит
- Субакромиальный импинджмент / бурсит
- Патологии бицепса, такие как тендинит или разрывы, дислокации.
- Патологии акромиально-ключичного сустава, такие как артрит, остеолиз и сублюксации.
- Гленогумеральные патологии
- Заболевание Хилла- Сакса
- Бурсит
- Отек сустава
- Сосудистая патология
- Гематомы
- Объемные образования мягких тканей (например, липомы)
- Определение характера объемного образования – плотность опухоли, размеры
- Послеоперационные осложнения, например, абсцесс, отечность
- Контроль при выполнении инъекций в сустав
- Некоторые костные патологии.
Оборудование
Большое значение для получения полноценной информации о морфологической структуре плечевого сустава имеет качество УЗИ сканера, так как необходимо устранить анизотропию в линейных структурах, таких как сухожилия. Для УЗИ исследования плечевого сустава необходимо использовать сканер хорошего качества и датчики высокого разрешения (10-15 МГц). УЗИ сканеры низкого качества значительно затрудняют интерпретацию незначительных морфологических изменений, и оценка результатов будет зависеть от опыта врача, проводящего исследование.
Ультрасонография повреждений ротаторной манжеты
УЗИ аппарат HS40
Лидер продаж в высоком классе.
Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Болевой синдром в плечевом суставе, как и боли в коленом суставе, встречается довольно часто среди ортопедических заболеваний, не связанных с травмой. Описано множество специфических синдромов, которые можно различить при тщательном сборе анамнеза и при исследовании. Один из них — болевой синдром в области переднего отдела плечевого сустава — выявляется при латеральном отведении плеча от 45° до 135°. Это отличает импинджмент-синдром от патологии ротаторной манжеты и клювовидно-акромиального отдела. Клинически требуется исключить патологию так называемого «замороженного» плеча, при которой боль возникает при разнонаправленных движениях в плечевом суставе.
К патологическим процессам, которые вызывают болевые ощущения в клювовидно-акромиальном угле, относятся субакромиально-субдельтовидные бурситы и тендопатия сухожилия надостной мышцы. К длительно текущей тендопатии присоединяются повреждения надостной мышцы с вовлечением в патологический процесс сухожилий подлопаточной и подостной мышц. Не следует также исключать костные изменения головки плечевой кости, включая энтезопатию клювовидно-акромиальной связки, заново сформированное костное ложе для сухожилий надостной и двуглавой мышц в области большого бугорка после их травматического повреждения. Хроническое воспаление сухожилия двуглавой мышцы плеча может привести к тендопатиии или его разрыву. Иногда выявляется подвывих сухожилия двуглавой мышцы из-за разрыва сухожилия подлопаточной мышцы или поперечной связки межбугорковой борозды головки плечевой кости.
Первые исследования, результаты которых были опубликованы в середине 80-х годов и в ходе которых сравнивались данные сонографии и хирургические находки, показали высокую точность (92-94% в сериях из 51 и 47 больных) [1, 2] определения разрывов ротаторной манжеты. В более поздних исследованиях эта точность была ниже: 60-84% (в сериях из 38, 10 и 49 больных) [3-5]. Кроме того, только в нескольких работах сравнивалась точность сонографии с артроскопией при определении разрывов ротаторной манжеты [6-9] и в немногих исследованиях выявлялась корреляция величины разрыва ротаторной манжеты с хирургическими данными [6, 9]. В работе [6] при обследовании 61 больного было обнаружено, что при диагностике полнослойных разрывов сонография имеет чувствительность 95% и специфичность 93%. Кроме того, точность сонографии в предсказании объема повреждения при полных разрывах ротаторной манжеты более 4 см составляет 89%, при разрывах 2-4 см — 43% и при разрывах менее 2 см — 70%. При обследовании 225 больных Wienner и Seitz обнаружили, что сонография имеет чувствительность 95% и специфичность 94% для выявления полных разрывов. Для определения величины разрыва чувствительность и специфичность составляли соответственно 91 и 94%.
Цель настоящего исследования состояла в том, чтобы сравнить диагностические возможности сонографии с данными артроскопии для определения степени точности в выявлении разрывов ротаторной манжеты и патологии сухожилия двуглавой мышцы.
Материалы и методы
Было обследовано 100 плечевых суставов с болевым синдромом у 98 пациентов — 54 женщины и 44 мужчины, возраст которых колебался от 14 до 82 лет (средний возраст — 56 лет). Стандартную ультрасонографию выполняли больным до операции с последующим проведением артроскопии.
У 65 пациентов первичным артроскопическим или окончательным клиническим диагнозом был полный разрыв ротаторной манжеты; у 15 пациентов был диагностирован неполный разрыв манжеты, у 12 пациентов — тендинит ротаторной манжеты, у 4 пациентов — «замороженное » плечо, у 2 пациентов — артроз акромиоключичного сустава, у 1 пациента — разрыв верхней губы и у одного пациента кальцифицирующий бурсит. У 2 пациентов были обнаружены полный разрыв и неполное повреждение.
Показаниями для хирургического вмешательства и артроскопического исследования служили боль в плечевом суставе в течение более 6 мес, неэффективность консервативного лечения, которое состояло из физиотерапии, применения нестероидных противовоспалительных препаратов и, по крайней мере, одной инъекции кортикостероидов. Для больных с полным разрывом манжеты показаниями для оперативного вмешательства была интенсивная боль в течение более 3 мес, несмотря на проводимое выше лечение. Больным с III степенью повреждения ротаторной манжеты, которые не могли поднять руку или у которых в анамнезе была свежая травма (менее 3 мес на момент обследования), операция была проведена в ранние сроки после травмы.
Методика исследования плечевого сустава.
Все ультрасонограммы были получены в режиме реального времени на сканнере с использованием линейного датчика с переменной частотой (5-12 МГц). Всем больным была выполнена билатеральная стандартная ультрасонография плечевых суставов.
При выполнении сонографии пациент сидел на стуле, а исследователь стоял сзади пациента. Сначала в поперечной проекции обследовалось сухожилие двуглавой мышцы, начиная от дистального конца акромиона до места перехода сухожилия в мышцу. Затем датчик поворачивали на 90° для обследования вдоль сухожилия. При ротированной кнаружи верхней конечности получали изображение сухожилия подлопаточной мышцы, датчик располагался в поперечной плоскости на уровне малого бугорка и смещался в медиальную сторону сустава.
Изображение сухожилия надостной мышцы получали при разогнутом плече, согнутом в локтевом суставе и при помещении предплечья на крыло подвздошной кости. В этом положении сухожилие надостной мышцы выводится, на сколько это возможно, из-под акромиона. Датчик ориентировали параллельно расположению сухожилия (приблизительно 45° между коронарной и сагиттальной проекциями), чтобы визуализировать волокна сухожилия в продольной проекции (рис. 1 а, б), затем датчик смещали спереди назад, чтобы визуализировать сухожилия надостной и подостной мышц. Для исследования сухожилия в поперечной проекции датчик поворачивали на 90° (рис. 1 в-д).
Рис. 1.
Схемы исследования и сонограммы.
а-д)
1 — надостная мышца, 2 — подостная мышца, 3 — с визуализацией сухожилия двуглавой мышцы.
Ультрасонографические критерии.
Разрывы ротаторной манжеты могут быть полными и частичными, продольными и поперечными (рис. 2). Острые разрывы имеют поперечную конфигурацию, тогда как хронические разрывы большей частью — продольное направление и овальную или треугольную форму.
Рис. 2.
Сонограммы полного повреждения ротаторной манжеты плечевого сустава.
а)
Отсутствие манжеты из-за полного отрыва, ретракция и смещение под акромион.
б)
Фокальный дефект, образованный различной степенью сокращения разорванных концов сухожилия.
в)
Гипо- или анэхогенные включения на месте повреждения ротаторной манжеты (гематома).
г)
Соустья с расширенной субакромиально-субдельтовидной бурсой, оголенный костный контур головки плеча с примыкающей к ней дельтовидной мышцей.
д)
Отсутствие ротаторной манжеты в центре и грыжевое выпячивание дельтовидной мышцы или субакромиально-субдельтовидной бурсы в нее.
Ультразвуковыми критериями разрыва ротаторной манжеты мы считали:
- отсутствие визуализации при больших разрывах, когда манжета отрывалась от большого бугорка и происходила ее ретракция под акромиальный отросток. В этом случае дельтовидная мышца примыкала к головке плечевой кости, а между дельтовидной мышцей и головкой не определялся эхосигнал ротаторной манжеты. Диагностическая точность этого признака разрыва манжеты приближалась к 100%;
- обширная гематома, которая заполняет место между головкой плеча и дельтовидной мышцей. Диагностическая точность этого признака разрыва манжеты прибли жалась к 100%;
- фокальное истончение ротаторной манжеты как следствие отсутствия эхосигнала в результате появления непосредственного контакта мышцы и головки плечевой кости.
Этот признак также имеет высокую диагностическую значимость. Фокальное истончение в ротаторной манжете следует отличать от истончения сухожилий наружных ротаторов плеча при естественном развитии дегенеративного процесса. Дегенеративно-дистрофические изменения суставов (синдром Милуоки) наиболее часто обнаруживается у пожилых женщин. Это проявляется в виде деструктивной артропатии из-за накопления кристаллов гидроксиапатитного или смешанного фосфата кальция. Клинические признаки совпадают с ультразвуковыми данными, которые выявляют изменения хряща и деструкцию кости, субхондральный склероз, повреждение интраартикуллярных тканей, разрыв ротаторной манжеты и деформацию сустава. Некоторые авторы полагают, что начальные проявления данного заболевания — повреждение ротаторной манжеты плеча, вследствие чего происходит высокое стояние головки плечевой кости и соприкосновение с акромионом и суставным концом лопатки (рис. 3). Такие разрывы могут иногда быть бессимптомными.
Рис. 3.
Дегенеративно-дистрофические изменения суставов.
а)
На сонограмме отсутствует ротаторная манжета, видны гипоэхогенные кровоизлияния (стрелки) и эрозия суставной поверхности головки плеча (коронарный срез плеча) (головка стрелки).
б)
На рентгенограмме видно разрушение контура плечевого сустава и обширный субхондральный склероз; определяются изменения дистального конца и хондроматоз акромиона.
в)
На сонограмме видны утолщение стенки бурсы (головки стрелок) и гипоэхогенное кровоизлияние на уровне эрозированного большого бугорка.
Наиболее часто повреждаются сухожилия надостной и подостной мышц, реже подлопаточной мышцы (рис. 4). При разрывах подлопаточной мышцы обычно наблюдается смещение сухожилия длинной головки бицепса.
Рис. 4.
Сонограммы повреждений сухожилий надостной, подостной и подлопаточной мышц.
а)
Острый разрыв сухожилия подлопаточной мышцы. Аксиальная УСГ демонстрирует небольшой остаток сухожилия, прикрепленный к малому бугорку (стрелка).
б)
Вывих сухожилия двуглавой мышцы. Аксиальная УСГ показывает пустую межбугорковую борозду (стрелка). Сухожилие двуглавой мышцы вывихнуто в медиальную сторону (головка стрелки).
в)
Подвывих сухожилия двуглавой мышцы (головка стрелки) без повреждения поперечной связки (стрелка).
г)
На компьютерной артрограмме плеча того же пациента отмечается подвывих сухожилия двуглавой мышцы (стрелка) в проксимальном направлении с пустым межбугорковым углублением.
Полный разрыв ротаторной манжеты при продольном и поперечном сканировании обнаруживается в виде нарушения целостности контуров манжеты.
При неполном разрыве ротаторная манжета уплощается со стороны сумки (неполный разрыв со стороны сумки) или отчетливо выявляется гипоэхогенный (или смешанный гипер-гипоэхогенный) дефект в продольной и поперечной проекциях с суставной стороны ротаторной манжеты (неполный разрыв с суставной стороны) (рис. 5).
Рис. 5.
Сонограммы частичного повреждения сухожилия надостной мышцы.
а)
Небольшой надрыв с фокальной потерей нормальной выпуклости дистального конца сухожилия (стрелка).
б)
Разрыв среднего размера, дефект в дистальном конце сухожилия с прогибанием в дефект дельтовидной мышцы, нормальная выпуклость сухожилия изменена.
в)
Внутриствольное повреждение ротаторной манжеты с образованием небольшой гематомы.
г)
Через всю толщу надостной мышцы проходит гипоэхогенная полоса, свидетельствующая о частичном повреждении.
д)
Частичное повреждение надостной мышцы, видны анэхогенные полосы повреждения и неровность контура большого бугорка.
е)
Небольшой гипоэхогенный фокус на суставной поверхности сухожилия (стрелка).
ж)
Т2-взвешенное коронарное изображение показывает фокус высокого сигнала в дистальном конце сухожилия, распространяющегося к нижней суставной поверхности (стрелка) — свидетельство о неполном разрыве сухожилия надостной мышцы.
Протяженность разрыва ротаторной манжеты определяется при поперечных измерениях. Если разрыв распространяется от внутрисуставной порции сухожилия двуглавой мышцы кзади на 1,5 см или меньше, то данное состояние оценивается как повреждение с вовлечением в патологический процесс только сухожилия надостной мышцы. Если разрыв более 3 см, то он оценивается как повреждение с вовлечением сухожилий надостной и подостной мышц. Сухожилие малой круглой мышцы не оценивается при определении объема повреждения.
Разрыв сухожилия длинной головки двуглавой мышцы регистрируется, когда это сухожилие не идентифицируется внутри или медиальнее межбугорковой бороздки (рис. 6). Вывих сухожилия двуглавой мышцы характеризуется его смещением кпереди или медиальнее малого бугорка плечевой кости.
Рис. 6.
Сонограммы повреждения длинного сухожилия двуглавой мышцы плеча.
а)
При полном повреждении на поперечной проекции отсутствует сухожилие в межбугорковой борозде.
б)
При частичном разрыве сухожилия двуглавой мышцы на поперечной проекции определяется атрофическая эхогенность длинной головки мышцы (стрелка), что свидетельствует о повреждении сухожилия.
в)
Контралатеральная сторона длинной головки мышцы.
г)
Повреждение двуглавой мышцы в месте перехода в сухожильную часть. В зоне повреждения определяется анэхогенная гематома (стрелка). Сухожильная часть мышцы разволокнена (головки стрелок), отсутствует нормальная структуризация мышцы.
Улътрасонографические и артроскопические данные коррелировали между собой относительно наличия или отсутствия полного и неполного разрыва ротаторной манжеты, размера и протяженности разрыва, а также наличия вывиха или разрыва сухожилия двуглавой мышцы. Полные разрывы анализировались относительно их размера и протяженности. Из анализа были исключены 2 из 25 плечевых суставов с полными разрывами, так как в одном случае был резко ограничен объем движений и получены неопределенные данные относительно протяженности разрыва. В другом случае артроскопическое исследование было проведено через 1 год после сонографии.
Результаты
Определение разрывов ротаторной манжеты.
При ультрасонографии точно идентифицированы все 65 полных разрывов ротаторной манжеты, которые были диагностированы при артроскопии. Ложноотрицателъные результаты не выявлены. Неверно был интерпретирован полный разрыв ротаторной манжеты в трех плечевых суставах, в которых при артроскопии были выявлены неполные разрывы; один из этих разрывов был большим (более 50% толщины манжеты) и вовлекал полностью сухожилие надостной мышцы.
Правильно идентифицированы 7 из 15 неполных разрывов ротаторной манжеты, которые были диагностированы артроскопически. В трех плечевых суставах вместо неполных разрывов были идентифицировны полные разрывы. Выявлено 5 ложноотрицательных результатов. В двух из этих суставов ультрасонографическая визуализация ротаторной манжеты была ограничена объемом движений, в трех случаях артроскопия показала только умеренное истончение сухожилия надостной мышцы. Было отмечено 3 ложноположительных результата. В первом случае была выявлена плохо выраженная гипоэхогенная область, что оказалось частичным разрывом в глубине на капсулярной стороне манжеты недалеко от места ее прикрепления. В другом ложноположительном случае было незначительное уплощение сухожилия надостной мышцы на стороне субакромиальной сумки. При сонографии правильно диагностировано отсутствие разрыва в 17 из 20 плечевых суставов, что было подтверждено артроскопически.
В трех случаях ультрасонография выявила полный разрыв, но при артроскопии был определен неполный разрыв. У 3 пациентов сонографически отмечался неполный разрыв, а при артроскопии манжета была нормальной.
Размеры и протяженность разрывов.
Из 63 полных разрывов ротаторной манжеты, проанализированных по этим параметрам, при артроскопическом исследовании в 26 случаях выявлено вовлечение в патологический процесс сухожилия надостной мышцы. Разрывы составляли менее 1,5 см в ширину, а в 37 суставах в повреждение были вовлечены сухожилия надостной и подостной мышц. Величина разрыва составляла более 1,5 см. Только в 7 суставах был выявлен разрыв сухожилия подлопаточной мышцы. При поперечном измерении, выполненном при ультрасонографии, правильно определена протяженность разрыва в 21 случае (81%) из 26 плечевых суставов с изолированным разрывом сухожилия надостной мышцы. В 3 суставах при сонографии ширина разрыва была больше или меньше на 0,5 см и в 2 случаях — на 1,1 и 1,3 см. В первых двух случаях артроскопия подтвердила наличие не только полного разрыва сухожилия надостной мышцы, но и продольный неполный разрыв (более 50% толщины манжеты), распространяющийся на сухожилие подостной мышцы. Однако при сонографии этот разрыв был интерпретирован как полный разрыв.
При поперечном измерении, выполненном с помощью ультрасонографии, правильно определен объем разрыва в 33 (89%) из 37 плечевых суставов, которые имели комбинированный разрыв сухожилий надостной и подостной мышц. В 4 остальных плечевых суставах сонографически была недооценена протяженность разрыва сухожилия подостной мышцы на 1,5 см. В 3 из этих случаев артроскопия показала, что компонент подостной мышцы составлял средний отдел разрыва, медиальнее по отношению места повреждения надостной мышцы. Сонография правильно идентифицировала 6 из 7 разрывов сухожилия подлопаточной мышцы. В целом, при сонографии точно были определены размеры и протяженность разрывов в 86% плечевых суставов с полным разрывом.
В 5 случаях из 37 был выявлен массивный разрыв сухожилия надостной мышцы с ретракцией поврежденного сухожилия под акромион. Во время ультрасонографического обследования проксимальный конец поврежденного сухожилия не был определен.
Вывих и разрыв сухожилия двуглавой мышцы плеча.
Методом сонографии правильно идентифицированы 5 из 6 вывихов сухожилия двуглавой мышцы плеча, которые были диагностированы артроскопически. В одном случае получен ложноотрицательный результат. Это было обусловлено отсутствием сухожилия в межбугорковой борозде и вывих был интерпретирован как разрыв. В общем было получено 94 истинно отрицательных ультрасонограмм. Ложноположительные результаты не были выявлены.
При проведении сонографического исследования правильно идентифицированы 7 из 11 разрывов сухожилия двуглавой мышцы, которые были диагностированы артроскопически. Выявлены 4 ложноотрицательных результата. Два из них показали нормальный эхогенный характер волокон сухожилия в межбугорковой бороздке. В целом получены одна ложноположительная ультрасонограмма и 80 истинно отрицательных ультрасонограмм.
Обсуждение
Высокая разрешающая способность ульрасонографического исследования плечевого сустава недостаточно широко используется хирургами-ортопедами для диагностики и выявления характера патологии ротаторной манжеты. Это, возможно, частично связано с недостаточным количеством ультрасонографических исследований плечевого сустава по сравнению с магнитно-резонансной томографией (МРТ), нередко с отсутствием радиологической проверки данных, а также с трудностями распознавания архивных сонограмм соответствующей анатомической картины и патологических состояний. Кроме того, в некоторых публикациях сообщалось о широких колебаниях чувствительности (57-100%) и специфичности (50-100%) при сонографическом определении разрывов ротаторной манжеты в сериях от 10 до 225 больных, что также снижало доверие к точности этого метода [1-9]. Исследователи, сообщавшие о плохих результатах в диагностике разрывов ротаторной манжеты, использовали ультрасонографические критерии, которые либо больше не применяются, либо усовершенствованы, а также применяли более старое оборудование и датчики с более низкой частотой, чем то оборудование, которое имеется в настоящее время [3-5, 7].
В данной работе точность улътрасонографии плечевого сустава была вновь исследована в контексте с современными усовершенствованиями в технике сканирования и улучшения критериев для диагностики разрыва сухожилий ротаторной манжеты. В противоположность раннее выполненным исследованиям, в которых данные сонографии коррелировались с данными артрографии или открытого хирургического вмешательства, мы сравнивали данные ультрасонографии с данными артроскопии, которая имеет ряд потенциальных преимуществ. Увеличенное артроскопическое изображение может обеспечить точность внутрисуставной визуализации, в том числе сухожилий ротаторной манжеты, выявить неполные внутрисухожильные разрывы, а также наличие внутрисуставной патологии сухожилия двуглавой мышцы плеча.
Мы обнаружили, что ультрасонография является высокоточным методом для выявления полных разрывов ротаторной манжеты в поперечной проекции и для определения протяженности зоны повреждения. Сонография давала неправильный диагноз полного разрыва только в 3 плечевых суставах, при артроскопическом исследовании все они были неполными, в одном случае в разрыв было вовлечено более 50% субстанции манжеты. В нашем исследовании чувствительность составила 100% и специфичность 86%. Наши показатели оказались близки к данным, о которых сообщалось в предыдущих работах (где чувствительность или специфичность, или оба эти показателя равнялись 95% [8, 9], а также к данным, о которых сообщалось в многочисленных работах по МРТ [7, 10-12].
Использование сонографии для определения размера и протяженности разрыва было оценено в работах [6, 9]. Brenneke и Morgan сообщили, что при сонографических исследованиях точно определялись размеры больших разрывов, а для умеренных и малых разрывов точность снижалась [6]. Мы же обнаружили, что при сонографических исследованиях чрезвычайно точно определялась протяженность разрывов любой длины, если измерения проводились в поперечной проекции. Наши данные подтверждают сообщения Wienner и Seitz [9]. В двух плечевых суставах, в которых мы переоценили протяженность разрыва более чем на 1 см, при артроскопическом исследовании был выявлен полный разрыв с выраженным дистальным компонентом сухожилия. Этот дистальный компонент был неправильно интерпретирован как полный разрыв. В обоих суставах локальный дефект был вызван прижатием датчиком дельтовидной мышцы к ротаторной манжете. При неполных разрывах, вовлекающих более 50% манжеты, имеется фокальный дефект (это критерий, которым пользуются для определения полного разрыва). Данный симптом отмечается при полном повреждении, когда дельтовидная мышца заполняет место разрыва. Манипуляции датчиком увеличивали чувствительность сонографии для определения малых (без выраженного дистаза) разрывов, но снижали специфичность метода. При ультрасонографических исследованиях нельзя отличить большие продольные неполные разрывы от полных. В трех плечевых суставах, в которых при ультрасонографии была недооценена протяженность разрыва, артроскопическое исследование выявило разрыв медиальной порции сухожилия надостной мышцы в сухожилии подостной мышцы. Компонент разрыва средней субстанции не был определен, когда мы осматривали только латеральный отдел ротаторной манжеты вблизи места её прикрепления, что свидетельствует о важности положения руки для визуализации ротаторной манжеты не только в месте ее прикрепления, но и более медиально.
В наших исследованиях возможность определения неполных разрывов ротаторной манжеты с помощью сонографии была ограниченна; однако в 2 из 5 плечевых суставов, в которых были ложноотрицательные результаты, был снижен объем движений (больной не мог ротировать руку кнаружи и разогнуть плечевой сустав до уровня ягодиц), что препятствовало оценке манжеты. В третьем случае неполный разрыв, который был идентифицирован артроскопически, обусловлен только умеренным истончением сухожилия надостной мышцы и не мог был выявлен с помощью ультрасонографии. Brenner и Morgan также сообщали о низкой чувствительности сонографии при определении неполных разрывов, в их двух других более поздних исследованиях чувствительность метода составляла более 90% [6, 9].
Патологию сухожилия двуглавой мышцы плеча часто связывают с повреждениями сухожилий ротаторной манжеты. В недавнем исследовании распространенность разрыва сухожилия двуглавой мышцы составила 11%, а вывихов — 6%. Передний или медиальный вывих по отношению к малому бугорку легко выявляется с помощью сонографии. Были правильно диагностировали 5 из 6 вывихов. С другой стороны, мы идентифицировали только 7 из 11 разрывов сухожилия двуглавой мышцы. Прилипание разорванного сухожилия в месте входа в сустав на бороздке — наиболее вероятная причина ложноотрицательных ультрасонограмм. Две ложноотрицательные ультрасонограммы имели нормальную эхогенность для волокон сухожилия внутри бороздки, создавая впечатление интактного сухожилия.
Наша работа была ограничена ретроспективным характером сбора материала, однако, когда возникали разночтения в артроскопических и ультрасонографических данных, для объяснения несоответствий вновь тщательно изучались ультрасонограммы на жестких дисках и артроскопические изображения. Кроме того, до начала этой работы были установлены стандартизованные критерии для определения наличия, локализации и протяженности разрыва сухожилий ротаторной манжеты. Статистический анализ был основан скорее на исходной интерпретации ультрасонографического исследования, чем на ретроспективном обзоре изображений.
Хотя диагностическая артроскопия выполнялась не вслепую, знание хирурга об ультрасонографических результатах до операции были полезны для больного, так как более прицельно оценивалась ротаторная манжета, особенно, когда артроскопические данные не совпадали с данными сонографии. Во всех плечевых суставах, в которых сонографические данные не соответствовали артроскопическим данным, сомнительная область была отмечена во время операции, что позволяло сфокусировать внутрисуставное изображение манжеты, а также изображение манжеты со стороны сумки.
Больным с нормальными сонограммами, у которых наблюдалось купирование болевого синдрома, артроскопия не выполнялась, и эти больные были исключены из нашего исследования. Следовательно, действительное число ложноотрицательных результатов, возможно, могло быть больше, чем то, которое отражено в нашей работе. Больным с нормальными сонограммами, но с длительными болевыми симптомами часто выполнялась артроскопия, и они были включены в наше исследование.
Следует отметить, что ультрасонография является высокоточным и надежным методом для определения полных разрывов ротаторной манжеты и вывиха сухожилия двуглавой мышцы в случае болевого синдрома в плечевом суставе. Высокая точность связана частично с улучшенной разрешающей способностью изображения, оптимизацией техники сканнирования и использованием четко определенных критериев. Однако больше, чем при всех других методах визуализации, которые используются для оценки плечевого сустава, успех сонографического исследования во многом зависит от опыта оператора.
Литература
- Hyvonen P., Paivansalo M., Lebtiniemi H., Leppilahti J., Jalovaara P. Supraspinatus outlet view in the diagnosis of stages II and III impingement syndrome //Acta Radiol.-2001.-Vol.42.-P. 441-446.
- Worland R.L., LeeD., Orozco C.G., SozaRexF., Keenan J. Correlation of age, acromial morphology, and rotator cuff tear pathology diagnosed by ultrasound in asymptomatic patients //J. South. Orthop. Assoc.-2003.-Vol.12.-P. 23-26.
- Prickett W.D., Teefey S.A., et al. Accuracy of ultrasound imaging of the rotator cuff in shoulders that are painful postoperatively //J Bone Joint Surg.-2003.-Vol.85-A.-S.-P.1084-1089.
- van Holsbeeck M.T., Kolowich P.A., et al. US depiction of partial-thickness tear of the rotator cuff//Radiology.-1995.-V.197.-P. 443-446.
- Omari A., Bunker T.D. Open surgical release for frozen shoulder: surgical findings and results of the release //J Shoulder Elbow Surg.-2001.-Vol.10.-P. 353-357.
- Beall D.P., Williamson E.E., et al. Association of biceps tendon tears with rotator cuff abnormalities: degree of correlation with tears of the anterior and superior portions of the rotator cuff//AJR Am J Roentgenol, 2003.-Vol. 180. -P. 633-639.
- Humphreys C.L. Shoulder Injuries & Weight Training //Muscle Mag International.-1999.- Mississauga, ON CA.
- Teefey S.A., Middleton W.D. et al. Sonographic differences in the appearance of acute and chronic full-thickness rotator cuff tears. //J Ultrasound Med.-2000.- 19.- S. 377-378; quiz 383.
- Hashimoto T., Nobuhara K., et al. Pathologic evidence of degeneration as a primary cause of rotator cuff tear. //Clin Orthop Related Res.-2003.-Vol. 415.-P. 111-120.
- Umans H.R., Pavlov H., Berkowitz M., Warren R.F. Correlation of radiographic and arthroscopic findings with rotator cuff tears and degenerative joint disease //J. Shoulder. Elbow. Surg.-2001.-Vol. 10.-P. 428-433.
- Martinoli C., Bianchi S. et al. US of the shoulder: non-rotator cuff disorders //Radiographics.-2003.- 23.-P. 381-401, 534.
- Teefey S.A., Hasan S.A., et al. Ultrasonography of the rotator cuff. A comparison of ultrasonographic and arthroscopic findings in one hundred consecutive cases //J Bone Joint Surg.-2000.-Vol. 82.-P. 498-504.
- Green A. Arthroscopic treatment of impingement syndrome //Orthop. Clin. North Am.-1995.- Vol.26.-P. 631-641.
УЗИ аппарат HS40
Лидер продаж в высоком классе.
Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Процедура
Пациент сидит на стуле перед ультразвуковым аппаратом. Необходимо, чтобы кресло пациента было на соответствующей высоте, чтобы сканирование было эргономически удобно проводить.
- Пациент во время исследования сидит с полностью выставленным плечом и рукой от шеи до локтя, с сохранением подвижности плеча.
- Кресло для исследования должно быть без подлокотников и узкой опоры для спины.
- Пациент во время исследования сидит перед экраном, в то время врач стоит или сидит на стороне исследуемого плечевого сустава.
- При необходимости пациент изменяет положение плеча для более детального изучения определенных структур плеча.
- Область плечевого сустава перед исследованием смазывается гелем
Длительность процедуры может варьировать от 15 до 30 минут.
Плечевой сустав
Плечевой сустав является самым подвижным суставом в теле. Эта мобильность обеспечивает верхнюю конечность огромным диапазоном движения: вокруг сагиттальной оси – отведение до горизонтального уровня (далее движению препятствует клювовидно-акромиальная связка, называемая сводом плеча) и приведение; вокруг фронтальной оси – сгибание и разгибание; вокруг вертикальной оси – вращение плеча внутрь и кнаружи. При переходе с одной оси на другую в суставе возможно круговое движение (circumductio).
Такой широкий диапазон движений также делает плечевой сустав нестабильным. Эта неустойчивость компенсируется мышцами манжеты ротатора, сухожилиями, связками и суставной губой (labrum glenoidale).
Наибольшей нагрузке подвергаются окружающие и укрепляющие плечевой сустав мышцы и связки. Мышечный, сухожильно-связочный аппарат удерживают плечевую кость в правильном положении в соответствии с суставной впадиной лопатки и позволяет выполнять весь сложный спектр движений верхней конечности.
Содержание:
- Плечевой сустав
- Суть метода
- Техника проведения исследования
- Показания для проведения УЗИ плечевого сустава
- Что можно определить с помощью УЗИ плечевого сустава?
- Ограничения использования метода
- Что происходит во время исследования?
- Преимущества метода ультразвуковой диагностики плечевого сустава
Что можно определить с помощью УЗИ плечевого сустава?
С помощью ультразвукового исследования плечевого сустава можно определить развитие таких патологических процессов:
- травматические или дегенеративные повреждения комплекса мышц, обеспечивающего подвижность плечевого сустава – ротаторной манжеты;
- переломы или трещины плечевой кости;
- теносовинит или бурсит – различные воспалительные заболевания сустава;
- травмы или смещение плечевого отростка лопатки;
- разрыв суставной губы – хрящевой ткани, окружающей впадину сустава;
- избыточное или недостаточное количество жидкости в суставной полости;
- поражение соединительной ткани – артрит;
- мышечную атрофию – уменьшение количества мышц и снижение их функциональности;
- синовиальную кисту – доброкачественное образование, которое на УЗИ выглядит как небольшой затемненный участок с неровными контурами;
- остеоартроз – заболевание, во время которого хрящевая ткань сустава истончается и теряет функциональность (обычно сопровождается болевыми ощущениями и ограничением подвижности);
- воспаление синовиальной сумки.