Детский ЛОР
Профилактика и лечение лор заболеваний у детей
является одним из основных профилей деятельности нашей клиники. Клиника приспособлена для приема самых маленьких пациентов, современное медицинское оборудование оснащено специальными средствами для оказания медицинской помощи детям (например, специальные детские насадки для эндоскопического оборудования и т.п.). Детские лор врачи клиники имеют огромный опыт лечения детей всех возрастных категорий, обладают специальными навыками общения с детьми и способны оказать своевременную и высококвалифицированную медицинскую помощь, учитывая возрастные особенности диагностики и лечения ребенка.
Симптомы гайморита
Выделяют четыре главных симптома гайморита:
- Насморк (ринорея)
- нарастающие болевые ощущения в области верхней челюсти при наклонах головы вперед и вниз;
- длительная заложенность носа;
- гнойные выделения из полости носа
- головная боль;
- повышенная утомляемость, слабость.
Если вы подозреваете у себя гайморит, следует в первую очередь избежать перегрева пазух и головы (т.е. не греть нос, лицо, голову) и записаться к врачу. Диагностировать гайморит может только лор врач
, а потому стоит обратиться напрямую к нему, если симптомы не проходят в течение недели.
Операции в клинике уха, горла и носа
В клинике проводится широкий спектр хирургических операций, таких как удаление аденоидов, удаление миндалин, тимпанопластика, септопластика, ринопластика, вазотомия и др. В нашем распоряжении операционная и стационар, которые оснащены самым современным медицинским оборудованием. Команда хирургов представлена широким спектром специалистов своей области, имеющих огромный опыт проведения сложнейших хирургических операций с использованием современных технологий оперирования и реабилитации пациентов.
Причины воспаления пазух
Синусит может развиваться на фоне инфекционно-воспалительных болезней носовой полости. Они возникают при гриппе, ОРЗ, ОРВИ. Слизистая оболочка может воспаляться под воздействием вирусов, бактерий и грибков. Часто причиной синусита становится палочка Пфайфера, пневмококк, золотистый стафилококк, анаэробы и стрептококк.
Факторы, способствующие возникновению синусита:
- инфекции ротовой полости, в т.ч. кариес зубов;
- медицинские манипуляции – зондирование, интубация или тампонада носа;
- аллергический насморк;
- муковисцидоз – наследственная болезнь, при которой железы выделяют вязкий секрет;
- бронхиальная астма;
- иммунодефицит;
- эндокринные болезни: гипотиреоз, сахарный диабет;
- беременность;
- опухоли органов дыхания;
- курение;
- вдыхание химических веществ на вредном производстве;
- применение стероидных препаратов;
- регулярные переохлаждения;
- травмы носа;
- деформации, возникшие после неудачной операции;
- врожденные аномалии решетчатого лабиринта или структуры носа.
Центр лор помощи в Москве
Клиника уха, горла и носа является современным лор центром в Москве
, где каждый человек может рассчитывать на высококвалифицированную медицинскую помощь, пройти курсы физиотерапии и укрепить свое здоровье.
В клинике физиотерапевтические процедуры включают в себя целый спектр мероприятий:
- лазеротерапия и магнитотерапия на аппарате Милта
- тубус кварц
- пневмомассаж
- электрофорез
- фонофорез
- промывание лакун миндалин на аппарате «Тонзиллор»
- соляная пещера
Физиотерапия является неотъемлемой частью комплексной терапии, позволяет достигать более быстрых результатов в лечении заболеваний лор-органов. Также физиотерапия позволяет сократить сроки реабилитации в послеоперациооном периоде.
Развитие гайморита
Верхнечелюстные пазухи расположены с правой и левой стороны от полости носа и сообщаются с ней через естественные соустья. Главная причина гайморита — нарушение оттока слизи из пазух на фоне отека слизистой носа, что проявляется в заложенности. Присоединение инфекции вызывает воспаление слизистой оболочки и накопление в околоносовых пазухах гноя. Часто воспаление распространяется на другие околоносовые пазухи. На развитие гайморита влияют следующие факторы:
- продолжительный насморк;
- инфекции верхних дыхательных путей;
- заболевания корней зубов верхней челюсти;
- искривление носовой перегородки;
При неправильном, неадекватном лечения, гайморит переходит в хроническую форму. Затяжной гайморит может привести к серьезным осложнениям, таким как:
- менингит – воспаление оболочки головного мозга;
- менингоэнцефалит;
- абсцесс мозга;
- частичная или полная потеря обоняния;
- ухудшение или полная потеря зрения;
- острый средний отит
Возможные осложнения
При синусите нередко диагностируются такие осложнения:
- Менингит – поражение оболочек мозга, возникающее при остром этмоидите и сфеноидите.
- Абсцесс – гнойное воспаление тканей мозга. Осложнение развивается при фронтите.
- Остеомиелит – распространение воспалительного процесса вглубь костной ткани.
Возможно развитие таких последствий:
- арахноидит – воспаление паутинной оболочки мозга;
- воспаление зрительного нерва или глазницы;
- тромбоз пещеристой пазухи твердой оболочки мозга.
При хроническом фронтите поражаются костные структуры, в результате образуются свищи и омертвевшие участки. Длительное течение сфеноидита вызывает прогрессирующее ухудшение зрения. Запущенный синусит с внутричерепными осложнениями может привести к печальному исходу.
Показания для применения видеоэндоскопического исследования
Эндоскопия полости носа является наиболее информативным и достоверным методом обследования полости носа при различной патологии:
- нарушении носового дыхания,
- длительных выделениях из носа,
- нарушении обоняния,
- носовых кровотечениях,
- головой боли неясного генеза,
- назальной ликворее,
- при опухолях полости носа,
- для уточнения источника метастазов,
- при необходимости биопсии,
- для послеоперационного контроля и т.д.
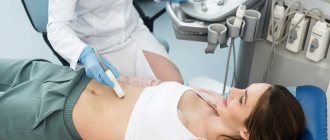
Ультразвуковое исследование верхнее-челюстных пазух носа
Эксперт:
Наталья Валерьевна Никитина, врач ревматолог, к.м.н.,
врач ультразвуковой диагностики клиники «ВитаНова»
Своевременная диагностика — залог успешно проведенного лечения. Вряд ли эту истину кто-то оспорит. Современная медицина располагает целым рядом методов исследования придаточных пазух носа, среди которых гайморовы пазухи, пожалуй, самые доступные для врача. И если для установления диагноза острого гнойного гайморита не требуется никаких методов обследования, кроме обычного осмотра оториноларинголога, то контроль состояния придаточных пазух носа в процессе лечения вызывает значительные трудности.
Чем эффективнее лечение, тем быстрее сходит на нет гнойный процесс, тем сложнее без специальных методов исследования врачу определить, когда следует прекращать лечение антибиотиками и следует ли назначить какие-либо дополнительные мероприятия, например, промывания придаточных пазух или физиотерапию. Между тем, от адекватности проведенного лечения напрямую зависит, пройдет ли гайморит навсегда, или в ближайшем будущем следует ожидать рецидива заболевания.
Самыми информативными методами диагностики являются рентгеновское исследование придаточных пазух носа и компьютерная томография. Однако рентгеновское исследование – это всегда облучение, поэтому делать снимки можно один раз в шесть месяцев.
Между тем, существует абсолютно безопасный метод исследования придаточных пазух носа, который скажет специалисту ничуть не меньше, чем компьютерная томография, правда, для правильной интерпретации результатов исследования требуется специальная подготовка. Речь идет об ультразвуковом исследовании придаточных пазух носа. Данный метод прост в исполнении, он безопасный и безболезненный. При необходимости такое обследование можно проводить пациенту ежедневно, без всякого вреда для здоровья. Часто УЗИ придаточных пазух носа выполняется на первичной консультации врача оториноларинголога.
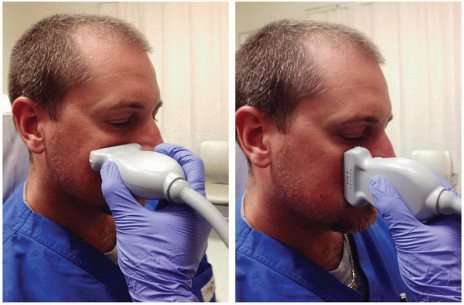
Таким образом, первичное обследование при обращении с проблемами придаточных пазух носа (например, с гайморитом), подразумевает, во-первых, рентгеновское исследование придаточных пазух носа в редких случаях, и почти всегда – ультразвуковое исследование. Подобный подход позволяет не только избежать возможных рецидивов заболевания, но и оптимизировать курс лечения.
УЗИ устанавливает наличие в пазухах секрета (жидкости) и отека слизистой оболочки. Отек и наличие жидкости являются характерными признаками синусита (гайморита). Кроме того, УЗИ может заподозрить наличие кист (кроме локализованных на задней стенке пазухи), полипов внутри пазух и других объемных процессов (опухолей).
Метод относится к разряду надежных, быстрых, простых, безопасных и сравнительно недорогих методик исследования. Тем не менее и у этого метода имеются трудности и недостатки, которые в некоторой степени снижают его диагностическую ценность. УЗИ пазух носа следует проводить в положении «сидя», чтобы жидкость внутри синуса концентрировалась в области дна пазухи. Если голова пациента сильно наклонена назад, то секрет перемещается в задние отделы пазухи, между ним и передней стенкой синуса образуется «прослойка» воздуха. В результате ультразвуковой луч не доходит до задней стенки пазухи, отражаясь на границе «ткань-воздух». Поэтому следует использовать динамическую методику УЗИ.
Причиной ложно отрицательного результата может быть также наличие внутри синуса незначительного количества секрета. Скудный секрет не отграничивает переднюю и заднюю стенки пазухи, поэтому ультразвук не проходит до задней стенки, давая картину здорового синуса. Подобная ошибка возможна в 3,1% случаев.
Перед УЗИ следует снять зубные протезы, чтобы датчик можно было поместить на щеку в области передней стенки верхнечелюстной пазухи. До начала исследования необходимо проверить конфигурацию альвеолярного отростка (особенно это касается взрослых пациентов), ибо расположение датчика кнаружи от альвеолярного отростка неизбежно приводит к распространению ультразвуковых волн латеральнее костных структур, при этом мышцы щек вызывают появление ложно положительного эхо-сигнала.
Самой распространенной ошибкой, приводящей к негативным результатам УЗИ, является недостаточное количество контактного геля, наносимого на кожу. Если кожа сухая, между датчиком и кожей образуется небольшое количество воздуха, препятствующего прохождению ультразвука в ткани. Если геля в избытке, кожа становится скользкой. При малейшем повороте головы пациента датчик может изменить свое положение. При этом эхосигнал может пройти над орбитой, латерально (через мягкие ткани щеки) или медиально (через полость носа). Поэтому врач всегда должен быть уверен, что датчик находится на передней стенке синуса.
Следует также учитывать, что УЗИ решетчатой пазухи возможно только при наличии патологического процесса в «больших» синусах (гайморит или фронтит), так как ультразвуковая волна при прохождении через воздушные пазухи отражается и не достигает этмоида.
Существуют и анатомические причины, осложняющие УЗИ гаймаровых пазух носа:
- псевдокиста в пазухе, симулирующая свободный секрет;
- отсутствие верхнечелюстной или лобной пазухи, или их гипоплазия;
- слишком толстая передняя стенка пазухи, поэтому при проникновении ультразвуковой волны внутрь пазухи ее мощность значительно ослабевает;
- слишком глубокая пазуха, поэтому задняя стенка синуса расположена на большом расстоянии от ультразвукового датчика, что приводит к усилению эффекта рассеивания ультразвука и поглощения его тканями
- полипы, желеобразный экссудат и мягкотканые новообразования дают сходные эхограммы. В таких случаях сканирование следует проводить в различных положениях головы больного.
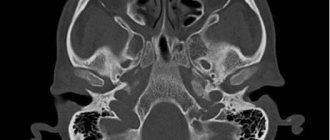
КТ верхней челюсти с контрастом
Нативное КТ-исследование верхней челюсти точно диагностирует патологии в пазухах, слезных протоках и соустьях с носовой полостью. При контрастном дополнении процедуры отчетливо визуализируются расположенные рядом мягкие ткани.
Чаще всего КТ с контрастом назначают при подозрении на злокачественные процессы. Внутривенное введение препаратов на основе йода обеспечивает улучшение видимости кровеносной системы: опухоли имеют собственную сеть сосудов, которая хорошо просматривается после контрастирования. Выявляя дополнительные очаги кровоснабжения, компьютерная томография способна обнаружить новообразования на ранней стадии.
Обследование синусов без усиления не требует особой подготовки. Достаточно принести с собой направление лечащего врача, выписку из амбулаторной карты и результаты предыдущих диагностических мероприятий. Перед КТ верхней челюсти и гайморовых пазух с контрастом необходимо сделать анализ крови на креатинин. При повышении показателей креатинина применение контраста запрещено, поскольку велик риск возникновения проблем с выведением медикамента из организма.
Другие противопоказания:
- Индивидуальная непереносимость компонентов препарата.
У пациента могут развиться реакции на йод – дерматологические (покраснение кожи, сыпь, зуд) или системные (отек лица, затруднение дыхания, бронхоспазм, отек Квинке, анафилактический шок). Подобные явления во время КТ верхней челюсти с контрастированием не исключены у людей с любой серьезной аллергией.
- Прием метформина больными сахарным диабетом.
Данный медикамент снижает скорость клубочковой фильтрации почек, из-за чего повреждающее действие контрастного вещества увеличивается. В сочетании с йодсодержащими препаратами метформин может спровоцировать накопление в организме молочной кислоты (лактоацидоз). Это состояние опасно для жизни. Для пациентов, принимающих метформин, важно, чтобы за двое суток до КТ верхней челюсти с контрастом эндокринолог либо отменил препарат, либо заменил его на другое лекарство.
- Гиперфункция щитовидной железы.
Вещества на основе йода накапливаются в тканях щитовидной железы, что чревато значительным ухудшением состояния больного. В данной ситуации возможность обследования с контрастом появляется только после профилактического подготовительного лечения. В любом случае КТ верхней челюсти и гайморовых пазух с применением йодсодержащих препаратов нельзя делать без консультации с эндокринологом.
- Возраст до 12 лет.
Детям младшего возраста трудно попасть в вену, к тому же малышам сложно объяснить необходимость и последовательность проводимых манипуляций.
Лактация не является противопоказаниям к КТ верхней челюсти с контрастированием. Но поскольку используемый краситель отчасти проникает в грудное молоко, женщине следует заранее позаботиться о питании для ребенка. После процедуры необходимо пропустить два кормления подряд, сцеживая и выливая молоко.