Почему женщины должны посещать маммолога
Ежегодно в России регистрируется около 50 000 случаев заболевания РМЖ. К факторам, предрасполагающим к развитию РМЖ, относятся:
- осложненный гинекологический анамнез: аборты, воспалительные заболевания малого таза,
- генетическая предрасположенность,
- эндокринные нарушения: ожирение, диабет;
- хронические заболевания: гипертония, атеросклероз, заболевания почек, печени;
- канцерогенные факторы: проживание в экологически неблагополучных районах, курение, работа с токсическими ядами.
Риск онкологических опухолей груди повышается после 35 лет, но проблемы возможны и в более раннем возрасте. Женщины часто испытывают проблемы при грудном вскармливании, сталкиваются с воспалительными процессами, кистами, доброкачественными новообразованиями. Профилактическое посещение маммолога необходимо также, как визиты к гинекологу.
Регулярные обследования груди выявляют патологии на ранних стадиях. Своевременная диагностика важна для любого заболевания, но особенно – для рака. Если опухоль не затронула окружающие ткани, ее легко вырезать, а появление метастаз стремительно снижает шансы выздороветь.
При отсутствии жалоб визит к маммологу повторяют 1 раз в 2 года. При появлении подозрительных симптомов обращаться к врачу надо незамедлительно.
При каких симптомах необходимо обращаться к маммологу?
Помимо профилактических осмотров, существуют ситуации, когда откладывать визит к специалисту данного профиля не рекомендуется. Их можно условно разделить на две группы: тревожные симптомы, которые могут свидетельствовать о наличии заболеваний молочных желез, и факторы риска, существенно увеличивающие вероятность появления тех или иных болезней. К первым относятся:
- Краснота на любом участке молочной железы;
- Обнаружение уплотнения в груди при самоосмотре;
- Наличие дискомфорта или боли как в груди, так и в области подмышек;
- Присутствие любых выделений, не связанных с лактацией;
- Увеличение или уменьшение в размере одной или обоих молочных желез;
- Выпуклость или западение ареолы;
- Различия в форме, строении, цвете молочных желез, заметные внешне.
Так называемую группу риска (пациентки, которым посещение маммолога рекомендовано не реже раза в 6 месяцев) составляют:
- Любые диагнозы, касающиеся мочеполовой сферы (присутствующие или в анамнезе);
- Осложненное течение беременности в анамнезе;
- Травма одной или обеих молочных желез, вне зависимости от того, когда она была перенесена;
- Длительное воздействие на женщину стрессовой ситуации;
- Наследственная предрасположенность к онкологическим заболеваниям;
- Тяжелое нарушение функций печени.
Поводы для срочного посещения маммолога
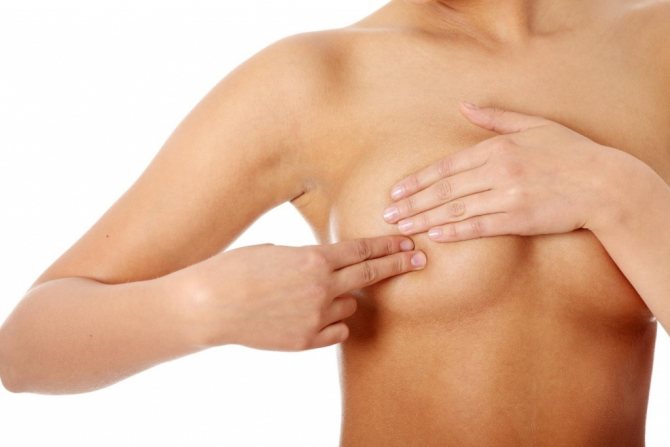
РМЖ 1 и 2 стадии часто протекает бессимптомно. Уплотнение в груди может долго не проявлять себя. Поэтому женщинам рекомендуют проводить самостоятельное обследование молочных желез после месячных или перед овуляцией. Нужно встать напротив зеркала и прощупать грудь. Если определяется уплотнение – это повод срочно посетить маммолога.
Также пойти к врачу необходимо при следующих симптомах:
- изменение формы и размера молочных желез, выраженная асимметрия, появление отека;
- изменение формы и размера сосков и ареолы;
- деформация груди, появление ямочек и впадин при поднятии рук вверх;
- боли, возникающие без видимой причины и сохраняющиеся длительное время;
- боли, связанные с приближением менструации;
- кровянистые, гнойные, серозные, молозивоподобные выделения из сосков;
- изменение кожи молочных желез: появление эффекта лимонной корки. повышенная плотность, язвы, шелушения, сморщенность;
- увеличение подмышечных, надключичных, подключичных лимфоузлов;
- припухлости в области молочных желез.
Перечисленные симптомы характерны не только для злокачественных опухолей груди. Они могут говорить об абсцессе, мастопатии, аденоме и прочих заболеваниях. Поход к врачу позволит установить точный диагноз.
Кормящим женщинам , в некоторых случаях, тоже требуется помощь врача. Когда лучше идти на прием к специалисту, не откладывая:
- возникли симптомы лактостаза, застоя молока;
- на сосках появились глубокие трещины;
- при кормлении женщина испытывает сильную боль.
Обратиться к маммологу после завершения лактации – грамотное решение. Врач обследует состояние груди после грудного вскармливания.
Мнение, что этого врача нужно посещать только после 40 лет, а молодым пациенткам он не нужен, является ошибочным. Независимо от того, в каком возрасте появились симптомы, тянуть нельзя. Рак груди встречается во всех возрастных группах.
Дни цикла для посещения маммолога и самообследования
Оптимальными для молодых женщин являются 7–9 дни цикла, а для женщин в постменопаузе это может быть любой день месяца — например, каждое 15 число. В эти дни необходимо проводить самодиагностику — обследовать грудь на наличие уплотнений. И точно так же показаться врачу стоит именно в эти даты.
Если в процессе самообследования вы обнаружили уплотнение, которое вызывает у вас подозрения, или деформацию груди, запишитесь к врачу в ближайшее время.
Вы можете пройти ежегодное обследование у маммолога и гинеколога в сети медицинских в Москве. Наши врачи имеют высокий уровень квалификации и всегда готовы помочь пациентам вернуть и сохранить здоровье. В наших клиниках можно сдать все необходимые анализы, пройти процедуру УЗИ и маммографии.
Следите за своим здоровьем сегодня, чтобы не допустить развития опасных заболеваний в будущем!
В какой день нужно записываться на приём
Молочные железы – гормонозависимый орган. На состояние груди напрямую влияет период менструального цикла. За 1 – 2 недели до начала менструации растет уровень прогестерона. Прогестерон готовит организм к зачатию ребенка и грудному вскармливанию. В последние дни цикла грудь может набухать, увеличиваться, становиться болезненной. Поэтому перед месячными не стоит ходить к маммологу – результаты осмотра и обследований будут недостаточно информативны.
Выбор дня, когда нужно идти на прием, обусловлен продолжительностью менструального цикла:
- если цикл короче 25 дней, обращаться к врачу нужно на 3 – 5 день;
- если цикл длится 28 – 30 дней, на обследование идут на 6 – 12 день;
- если цикл длинный и превышает 35 дней, овуляция происходит поздно, специалиста можно посещать с 10 по 18 день.
При нерегулярном цикле на прием нужно ходить сразу после месячных, когда прекратятся кровянистые выделения.
В вопросе, когда нужно идти к маммологу, есть принципиальный момент – обследоваться нужно до начала овуляционного процесса, пока прогестерон не поднялся. За счет высокого уровня эстрогенов, ткани груди мягкие и безболезненные.
Если у женщины наступил климакс, вопрос, на какой день цикла идти к маммологу, не актуален. Менструация отсутствует, яичники не функционируют, эстрогены стабильно снижены. Поэтому к врачу можно идти в любой день.
Во время грудного вскармливания месячные часто отсутствуют. Поэтому на ГВ к врачу записываются в любой день. Если у кормящей женщины идут менструации, ориентироваться нужно на стандартные рекомендации о длине цикла.
УЗИ или маммография?
Некоторые женщины сомневаются в надежности УЗИ, другие же боятся маммографии из-за болевых ощущений. Однако обе процедуры необходимы. И УЗИ, и маммография достаточно надежны для того, чтобы врач смог поставить диагноз.
До 40 лет маммографию делают в редких случаях, если у женщины есть подозрение на растущую раковую опухоль. В остальных случаях достаточно УЗИ — сканирования железистой ткани по долькам.
С возрастом железистая ткань перерождается в жировую, и тогда уже более информативным методом обследования становится маммография. Но решение о необходимом методе обследования все равно принимает врач.
Как проходит прием у маммолога
Врач-маммолог изучает и лечит воспалительные, дисгормональные и опухолевые заболевания молочных желез. Он имеет основную специальность по одному из трех направлений: гинекология, хирургия, онкология.
Ориентируясь на свой цикл, женщина определяет, когда лучше идти к маммологу, и записывается на консультацию. Во время первичного визита врач изучает анамнез пациентки, определяет предрасположенность к РМЖ. Он задает следующие вопросы:
- какова продолжительность и регулярность менструального цикла;
- сколько было беременностей, родов и абортов;
- есть ли хронические гинекологические заболевания;
- принимает ли женщина оральные контрацептивы или другие гормональные препараты;
- есть ли случаи заболевания РМЖ среди родственников.
Осмотр у маммолога включает обязательную пальпацию молочных желез и местных лимфатических узлов в положении стоя и лежа. Пальпация проводится в нескольких техниках: по спирали, по радиальным линиям, по движениям вверх и вниз, по квадрантам. Если специалист обнаруживает новообразование, он подробно описывает, какое оно: размер, локализацию, степень болезненности, форму, консистенцию, степень подвижности. Поскольку грудь в первой фазе цикла расслаблена, осмотр маммолога после месячных проходит максимально безболезненно.
Чтобы получить полную информацию о своем здоровье, женщине следует пройти онкологический скрининг. Это комплекс лабораторных и инструментальных обследований, позволяющих обнаружить злокачественную опухоль на ранней стадии. В рамках программы онкоскрининга врач назначает анализы, УЗИ молочных желез и рентгенологическое обследование груди.
Анализы необходимы следующие:
- общий анализ крови;
- биохимический анализ крови;
- анализ крови на уровень гормонов;
- анализ на мутации в генах BRCA1 , BRCA2 и CHEK2.
Ультразвуковое исследование позволяет оценить состояние местных лимфоузлов, а маммография показывает наличие новообразований.
Обследования нужно пройти быстро, поэтому визит к маммологу на какой день месячного цикла стоит планировать – желательно, сразу после месячных.
СИМПТОМЫ, ПРИ КОТОРЫХ НЕОБХОДИМО ОБРАТИТЬСЯ К ВРАЧУ-МАММОЛОГУ
Помимо профилактического осмотра, врачи рекомендуют незамедлительно обратиться за консультацией к врачу-маммологу при следующих симптомах:
1. Наличие уплотнений в молочной железе;
2. Увеличение или изменение формы молочных желез;
3. Болезненность в груди;
4. Выделения из сосков (особенно темного цвета — кровянистых, черных, коричневых, темно-зеленых);
5. Уплотнения после травмы молочных желез;
6. Увеличение лимфоузлов под мышками;
7. Изменения кожи на груди или в области сосков.
ПЕРВИЧНЫЙ ПРИЕМ У ВРАЧА-МАММОЛОГА
Если ситуация не экстренная, то на плановый прием желательно прийти:
- На 6 — 12 день цикла (началом цикла считается 1-й день месячных). Индивидуально подсчет оптимального времени приема и обследования производится в зависимости от продолжительности менструаций и длительности цикла: оптимальное время для обследования молочных желез — это период времени после окончания месячных и до начала второй фазы цикла.
- Необходимо взять с собой на прием результаты предыдущих обследований (заключения специалистов, результаты УЗИ, маммографии, цитологии и т. д.). Желательно взять и сами маммограммы (пленки).
- Если вы проходили обследование и лечение у эндокринолога и/или гинеколога — эндокринолога, то эти результаты так же желательно иметь на руках, поскольку данная информация важна при изучении причины возникновения заболевания молочных желез и назначении лечения в последующем.
На первичном приеме в Нашем Медицинском врач — маммолог спросит у Вас о жалобах, после чего выяснит историю заболевания: когда и с чего все началось, что этому предшествовало и что могло стать причиной заболевания: все это — важный этап обследования и зачастую позволяет поставить предварительный диагноз и выявить причину заболевания.
Будьте готовы ответить на вопросы:
- С какого возраста начались месячные?
- Сколько дней длится менструальный цикл? (от начала месячных и до начала следующих).
- Какой сегодня день цикла? (день начала последних месячных).
- Есть ли у Вас предменструальный синдром? (набухание и боли в молочных железах перед месячными).
- Были ли у Вас операции, серьезные травмы?
- Есть ли у Вас хронические заболевания, по поводу которых Вы состоите на учете и проходите регулярное лечение, в том числе на данный момент? (что наиболее важно).
- Сколько было беременностей и сколько родов?
- Кормление грудью? (сколько месяцев, если было).
- Онконаследственность: имеет значение информация о кровных родственниках 1,2,3-й степени родства.
- Аллергоанамнез (известная аллергия на лекарственные препараты).
Далее последует осмотр: будьте готовы раздеться сверху до пояса. При грамотном осмотре врач — маммолог проведет его в положении стоя и лежа, иногда еще и на боку.
После сбора жалоб, анамнеза и осмотра в Нашем Медицинском будет составлен план дальнейшего обследования, весь спектр которого Вы можете пройти в кратчайшие сроки, в комфортных условиях и на современном оборудовании. Обратите внимание на то, что в основной массе случаев назначаемые обследования являются взаимодополняющими, а не взаимоисключающими.
Дорогие Женщины! В Нашем Медицинском есть всё необходимое современное оборудование для диагностики заболеваний молочных желез, позволяющее при своевременном обследовании выявить любое заболевание на раннем этапе. Это касается не только злокачественной патологии. Есть масса заболеваний, зачастую протекающих бессимптомно, которые при отсутствии своевременной диагностики и лечения могут привести к возникновению более серьезной патологии и, соответственно, к более трудному и дорогостоящему лечению, результаты которого не всегда бывают успешными.
КАК ЧАСТО НЕОБХОДИМО ПРОХОДИТЬ ОБСЛЕДОВАНИЕ МОЛОЧНЫХ ЖЕЛЕЗ
Важно ежемесячно проводить самообследование молочных желез: есть определенная методика самоосмотра, при выполнении которого пациентка достаточно достоверно может оценить состояние молочных желез и лимфоузлов, на первичном приеме эта методика подробно объясняется и показывается.
Обращаться к маммологу на прием и выполнять УЗИ молочных желез нужно не реже 1-го раза в 6 месяцев. Маммография по современным представлениям за рубежом назначается пациенткам, достигшим возраста 35 лет, по иногда позже (решается вопрос индивидуально, в зависимости от жалоб, результатов осмотра и предыдущих обследований). По современным Российским стандартам Маммография впервые назначается с 39 лет (приказ № 869н от 26.10.2017).
В ряде случаев, когда по результатам проведенных обследований есть опухолевая, предопухолевая патология или риск развития опухолевой патологии и/или присутствуют наследственные факторы, тогда маммографию или УЗИ молочных желез рекомендуется проводить чаще, по назначению врача – маммолога. Все данные аспекты индивидуально оцениваются в каждом конкретном случае специалистами Нашего Медицинского .
Лечение патологии молочной железы.
В зависимости от результатов обследований, оно может быть консервативным или оперативным.
- Консервативное лечение.
Проводится при различных формах мастопатии, кистах молочных желез. В ряде случаев проводится лечение формирующихся доброкачественных опухолей и узловых форм мастопатии, при назначении современных лекарственных препаратов для лечения мастопатии возможно достижение эффекта их полного рассасывания. Лечение подразделяется на негормональное и гормональное.
1.1 Методы негормональной терапии:
— рекомендации по образу жизни, режиму и диете.
— назначение лекарственных препаратов с целью лечения различных форм мастопатии и профилактики онкопатологии (таковые на данный момент имеются, в том числе отечественные аналоги).
— назначениегомеопатических средств(менее предпочтительно, поскольку эффект слабовыраженный и непродолжительный, научного обоснования эффективности лечения данными препаратами нет).
— витаминотерапия.
— местная терапия специальными мазями.
— противострессовая терапия.
2.2 Гормональная терапия. Полноценно может быть назначена гинекологом либо гинекологом — эндокринологом после индивидуального обследования и оценки гормонального и гинекологического статуса, подходит и соответственно назначается не всем.
Милые женщины! В Нашем Медицинском назначается современное и эффективное лечение, при котором Вы на длительный период времени забудете, что такое боль и дискомфорт в молочных железах, одновременно проводится профилактика онкопатологии. Так же вы можете в кратчайшие сроки получить консультации всех необходимых смежных специалистов, которые могут быть рекомендованы Вам по показаниям (гинеколог, эндокринолог, гинеколог — эндокринолог). Все они имеют большой опыт работы в данных сферах. Так же в Нашем Медицинском Вы можете пройти все необходимые дообследования при их назначении данными специалистами.
- Оперативное лечение.
В ряде случаев операции не избежать. Важно еще сделать ее качественно и вовремя, что бы ни допустить запущенности болезни, что приведет к более объемным и сложным операциям и не прогнозируемому течению заболевания.
Когда нужно срочно идти к гинекологу?
Показания к незамедлительному посещению доктора:
- Боль и спазмы внизу живота с переходом на пояснично-крестцовый отдел спины.
- Вагинальное кровотечение.
- Резкий дискомфорт после полового акта.
- Выраженный, интенсивный зуд во влагалище.
- Появление вагинальных выделений гнойного, творожистого, кровянистого типа.
- Образование на слизистой части половых губ продолговатых эрозий, из-за которых больно мочиться, вести половую жизнь.
- Задержка месячных более чем на 2 недели.
- Появление крови в моче.
- Выпадение внутриматочной спирали, независимо от причины этого.
- Появление внизу живота (справа или слева от лобкового симфиза) прощупываемых новообразований.
- Проблемы с мочеиспусканием.
- Появление кровянистых сгустков из влагалища после недавнего аборта.
- Резкое повышение температуры тела после выскабливания полости матки.
- Болезненные месячные, при которых нарушается двигательная активность, возникает головокружение, возможно развитие обморока.
На фоне перечисленных симптомов может наблюдаться повышение температуры тела, ослабление аппетита, тошнота, бессонница, слабость, раздражительность, снижение либидо.
Также основанием для срочного обращения к специалисту служит появление контактных кровотечений – когда вагинальное кровотечение возникает после интимной близости.
При беременности все виды ухудшения самочувствия – показание для срочного вызова скорой помощи. Наиболее опасные признаки – кровотечение из влагалища, обморок, повышение температуры тела, резкая боль внизу живота, снижение показателей давления.