Иммуноглобулин А является показателем гуморального иммунитета. Его определяют для оценки местного иммунитета, течения острых инфекционных процессов, заболеваний почек, печени, хронического воспаления. В Юсуповской больнице для определения уровня иммуноглобулинов А лаборанты используют качественные реагенты. Результаты исследования интерпретируют профессора и врачи высшей категории. Иммунологи проводят терапию, направленную на нормализацию концентрации иммуноглобулинов А. Терапевты применяют эффективные препараты, зарегистрированные в РФ, обладающие минимальной выраженностью побочных эффектов.
Иммуноглобулины A – это белки, обеспечивающие местный иммунитет. Они представлены в организме человека двумя фракциями: сывороточной, обеспечивающей местный иммунитет, и секреторной. Секреторная фракция содержится в молоке, респираторного и секретах кишечного тракта, слёзной жидкости и слюне, защищающих вместе с неспецифическими факторами иммунитета защиту слизистых оболочек от вирусов и бактерий.
Функции
Сывороточный иммуноглобулин A является фракцией гамма-глобулинов. Он составляет 10-15 % от общего количества всех растворимых иммуноглобулинов. В сыворотке крови иммуноглобулин A представлен в основном мономерными молекулами. Основное количество иммуноглобулина A находится не в сыворотке крови, а на поверхности слизистых оболочек. Секреторный иммуноглобулин облегчает транспорт иммуноглобулина A через эпителий. Он защищает молекулы иммуноглобулинов от расщепления ферментами пищеварительного тракта.
Основная функция сывороточного иммуноглобулина A – обеспечение местного иммунитета, защита мочеполовых, дыхательных путей и органов пищеварения от возбудителей инфекционных заболеваний. Секреторные антитела обладают выраженным противоадсорбционным действием: препятствуют прикреплению бактерий к поверхности эпителиальных клеток, предотвращают прилипание микроорганизмов, без которого бактериальное повреждение клетки становится невозможным. Также иммуноглобулины А вместе с неспецифическими факторами иммунитета обеспечивают защиту слизистых оболочек от микроорганизмов. Врождённый или приобретенный дефицит иммуноглобулина IgА может приводить к возникновению аллергии, аутоиммунных нарушений, аллергии, повторных инфекций.
Иммуноглобулин A не проходит через плацентарный барьер. Его уровень у новорожденных составляет около 1% от концентрации у взрослых. К первому году жизни ребёнка этот показатель составляет 20 % от уровня взрослых. После рождения малыша секреторные иммуноглобулины поступают в его организм с молозивом матери. Они защищают желудочно-кишечный тракт и дыхательные пути ребёнка. Возраст 3 месяца является критическим. В этот период врачи диагностируют врождённую или транзиторную недостаточность местного иммунитета. К пятилетнему возрасту ребёнка уровень иммуноглобулинов А достигает концентрации, характерной для взрослого человека.
Норма иммуноглобулина А у детей зависит от их возраста. У детей от 3 до 12 месяцев она составляет 0,02-0,05г/л, от 12 до 16 лет находится в диапазоне 0,6-3,48 г/л. У взрослых людей, старше 20 лет, нормальный уровень иммуноглобулина А варьирует от 0,9 до 4,5 г/л.
Виды заболеваний
Данный синдром может быть как первичным (генетически обусловленным), так и вторичным (появляется ввиду внешних факторов или заболеваний).
Первичный иммунодефицит у детей – что это и откуда берется?
Врожденный иммунодефицит (ИД) у ребенка – это то, что развивается из-за генетических факторов, это первичные нарушения работы иммунной системы. В результате развиваются тяжелые инфекции, быстро переходящие в хроническую форму, а органы и ткани поражаются воспалительными процессами. Без лечения первичный иммунодефицит приводит к смертности детей от осложнений различных инфекционных болезней.
Симптомы первичного иммунодефицита могут не обнаруживаться у детей, потому что болезнь не имеет уникальных признаков. Это может быть простая, но часто повторяющаяся инфекция, например легких или ЛОР-органов, или проблемы с ЖКТ, воспаления суставов. Часто ни родители, ни врачи не осознают, что все эти проблемы – результат дефекта иммунной системы ребенка. Инфекционные заболевания становятся хроническими, проявляются осложнения, нет реакции на курс антибиотиков. Обычно тяжелые формы иммунодефицита видны сразу после рождения младенца или через некоторое время.Источник: Доан Тхи Май Рецидивирующие инфекции у детей – риск иммунодефицита // Педиатр, 2021, т.8, спецвыпуск, с.109-110
Важно отличать первичный иммунодефицит от СПИДа. Второй – это вирусное, приобретенное заболевание, а первичная форма уже «вживлена» в тело из-за генетических дефектов.
Почему у ребенка появляется вторичный иммунодефицит, и что это такое?
Такое заболевание – это тоже нарушение в работе иммунной системы, оно появляется у детей и взрослых и не является результатом дефектов в генах. Вторичный иммунодефицит может вызывать ряд факторов – внешних и внутренних. Любые внешние неблагоприятные факторы, которые нарушают процесс обмена веществ в организме, могут привести к развитию такой патологии. Самые распространенные из них:
- плохая экология, грязный воздух;
- ионизирующее излучение, воздействие СВЧ;
- острые отравления в хронической форме;
- длительный курс некоторых лекарств;
- хроническое переутомление, стресс.Источник: М.В. Кудин, С.А. Сергеева, А.В. Скрипкин, Ю.Н. Федоров Профилактика заболеваемости у детей с вторичным иммунодефицитом в неблагополучных экологических регионах // Вестник ВолГМУ, 2009, №1(29), с.87-95
Все эти факторы комплексно воздействуют на организм и все его системы, включая иммунную. А такие, как ионизирующее излучение, избирательно угнетают систему кроветворения. У людей, живущих в условиях загрязненности окружающей среды, снижен иммунитет, они чаще переносят инфекции, увеличиваются риски развития онкологии.
Показания
С помощью иммуноглобулинов А врачи проводят оценку течения заболеваний, протекающих с активацией иммунитета:
- острых и хронических инфекций бактериального и вирусного происхождения; бронхиальной астмы;
- онкологических заболеваний лимфатической системы (лейкозов, миеломной болезни);
- заболеваний соединительной ткани (системной красной волчанки, ревматоидного артрита).
Иммуноглобулин IgА определяют при наличии следующих заболеваний:
- рецидивирующих бактериальных респираторных инфекций (синусита, пневмонии), а также отита и менингита, бронхиальной астмы;
- хронической диареи, синдрома мальабсорбции;
- анафилактических посттрансфузионных реакций;
- синдрома Луи-Бара (атаксии — телеангиэктазии);
- опухолевых заболеваний лимфоидной системы (миеломы, лейкоза, ретикулосаркомы, лимфомы).
- хронического гепатита, цирроза печени.
С помощью исследования иммуноглобулина IgA врачи Юсуповской больницы проверяют работу печени, желудка, кишечника, лимфатической системы.
Иммунная «армия» которая защитит ребенка
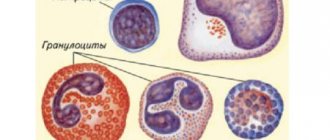
Иммунная система, как и настоящая армия, состоит из множества компонентов, каждый из которых играет уникальную роль в защите организма от нападений «врага». Существует несколько разновидностей лейкоцитов, которые циркулируют в крови, а при необходимости проникают (мигрируют) в ткани организма, чтобы выполнить свои защитные функции. Когда эти клетки обнаруживают бактерии или вирусы, они вырабатывают химические сигналы «тревоги», известные как цитокины. Эти химические вещества призывают другие белые кровяные клетки присоединиться к борьбе с возбудителем, и контролируют другие аспекты иммунного ответа, такие как лихорадка и увеличение притока крови в область возникновения инфекции, что вызывает реакции воспаления: отек, покраснение и боль.
Некоторые лейкоциты вырабатывают антитела — белки, которые связываются с определенной частью возбудителя инфекции, оставляя на нем метку-мишень для его уничтожения. Когда иммунная система борется с новой инфекцией, она создает антитела против этого конкретного возбудителя. После окончания инфекции иммунная система обычно продолжает вырабатывать эти антитела в течение многих лет или десятилетий в будущем. Именно эта функция «памяти» иммунитета предотвращает повторное заражение такими заболеваниями, как ветряная оспа или корь. На этом же эффекте «иммунной памяти» основана профилактическая иммунизация с помощью вакцинаций.
Некоторые другие инфекции (чаще всего бактериальные или грибковые) стимулируют лишь кратковременный иммунный ответ, в результате чего длительная невосприимчивость к инфекции становится невозможной, а перенесший такие определенные заболевания ребенок может заболеть повторно. Кроме того, некоторые возбудители имеют несколько штаммов, каждый из которых настолько отличается от другого, что приобретенный иммунитет к одному штамму не способен защитить от других. Именно поэтому ребенок может болеть простудой или гриппом снова и снова. Как в настоящей армии, все клетки человеческого организма носят «знаки отличия», которые позволяют иммунной системе отличить их от «интервентов-захватчиков». На внешних поверхностях клеток организма есть знаки — белки, которые помогают иммунной системе различить собственные клетки организма и патогенные микроорганизмы, которые необходимо уничтожить.
Забор биоматериала для исследования
Для того чтобы определить уровень иммуноглобулина А, производят забор венозной крови в пустую пробирку или с гелем (для получения сыворотки). Пациентам с низким уровнем иммуноглобулинов накануне исследования следует соблюдать меры профилактики бактериальной инфекции. Место венепункции придавливают ватным шариком до остановки кровотечения. Если в месте прокола вены образовалась гематома. Накладывают согревающий компресс.
Пациенту рекомендуют воздержаться от приема пищи в течение 12-14 часов до исследования. Он может пить чистую негазированную воду. Врачи отменяют лекарственные препараты, которые могут повлиять на результаты исследования. За 3 дня до взятия крови пациент должен отказаться от приёма алкоголя. Результаты анализа можно получить через 4 часа.
Диагностика ИД
Проводится сбор семейного анамнеза и жалоб ребенка (если он не новорожденный), осмотр, а также ряд лабораторных исследований: молекулярно-генетическое, клинический анализ крови и др.
Важно! Если в семье уже есть ребенок с первичной иммунной недостаточностью, то при вынашивании второго крайне важна пренатальная диагностика.
Признаки и симптомы первичного иммунодефицита обнаруживаются у детей уже в первые недели жизни. Когда врач собирает анамнез, особое внимание он обращает на частую заболеваемость вирусами и бактериальными инфекциями, на наследственность, отягощенную нарушениями работы иммунитета, на врожденные пороки развития.
Нередко такую патологию выявляют намного позже и случайно, когда проводят другие анализы.
Основные методы диагностики как врожденных, так и приобретенных нарушений работы иммунитета:
- осмотр ребенка, при котором особое внимание обращают на состояние кожи, так как могут быть грибковые поражения, эрозии, дистрофия, гнойники, отечность разных частей тела;
- анализы крови – о патологии говорит нарушение лейкоцитарной формулы;
- специальные иммунологические исследования;
- молекулярно-генетический анализ.
Причины повышения показателя
Иммуноглобулины А связываются с микроорганизмами и задерживают их присоединение к поверхности клеток. Снижение содержания иммуноглобулинов A свидетельствует о недостаточности местного и общего иммунитета. Их концентрация увеличивается при следующих заболеваниях:
- острых и хронических инфекционных процессах (грибковых, паразитарных, бактериальных);
- патологии печени;
- миеломной болезни;
- системной красной волчанке;
- моноклональной гаммапатии.
Снижается уровень иммуноглобулинов А у пациентов, страдающих заболеваниями, истощающими иммунную систему. Может быть иммуноглобулин А понижен у ребёнка с отрой вирусной инфекцией
Методы лечения вторичного ИД
В основном применяется иммунотропная терапия, которая может быть разных направлений:
- активная иммунизация;
- заместительная терапия;
- прием иммунотропов.
Выбор иммунотропной терапии зависит от того, насколько остро выражен воспалительно-инфекционный процесс и какой иммунологический дефект выявлен. Когда симптомы болезни отступают, для профилактики может проводиться вакцинотерапия.
В качестве заместительной терапии применяются иммуноглобулины, вводимые внутривенно. Основное их действующее вещество – специальные антитела, получаемые от доноров. Часто назначаются иммуноглобулины, содержащие только IgG.
Иммунотропное лечение вторичного ИД
С помощью иммуномодуляторов можно повысить эффективность антимикробной терапии. Иммуномодуляторы должны быть частью комплексной терапии совместно с этиотропным лечением инфекции. Схемы и дозировку рассчитывает врач индивидуально.
Во время приема иммуномодуляторов должен проводиться иммунологический мониторинг. Если инфекция находится в острой стадии, иммуномодуляторы применяют с осторожностью. Иначе можно вызывать тяжелый общий воспалительный ответ и септический шок в результате него.Источник: Г.А. Самсыгина, Г.С. Коваль Проблемы диагностики и лечения часто болеющих детей на современном этапе // Педиатрия, 2010, т.89, №2, с.137-145
Понижениепоказателя
Иммуноглобулин А понижен у пациентов с новообразованиями лимфатической системы, лимфопролиферативными заболеваниями, злокачественными анемиями, гемоглобинопатиями. Понижается содержание иммуноглобулина А после спленэктомии, в случае потери белка при энтеропатиях и нефропатиях. Лечение иммунодепрессантами, цитостатиками, облучение ионизирующей радиацией также могут снизить уровень иммуноглобулина IgА.
Понижать уровень иммуноглобулина А может длительная экспозиция с бензолом, толуолом, ксилолом, приём лекарственных средств: декстрана, эстрогенов, метилпреднизолона, карбамазепина, препаратов золота, вальпроевой кислоты. Получите консультацию иммунолога, записавшись на приём по телефону Юсуповской больницы. Врач проведёт обследование, назначит исследование уровня иммуноглобулина А.
Так что же делать с «иммунными йогуртами»? есть или нет? Подводим итоги:
Если иммунная система вашего ребенка работает нормально — реагирует должным образом на инфекции и не проявляет признаков гиперреактивности, то ничего специального делать не нужно. Нужно лишь перестать смотреть рекламу и постоянно неоправданно беспокоиться «об иммунитете», приняв тот факт, что как бы мы ни старались — дети будут заболевать, а как бы не старались патогенные микроорганизмы – дети будут выздоравливать.
По поводу «йогуртов» — пищевой продукт предназначен для питания и не более. Естественно, что питаться – полезно, а не питаться – вредно. Йогурт ничего не лечит, лечат правильно назначенные врачом лекарственные препараты, продающиеся в аптеке.
Если вы обеспокоены тем, что у вашего ребенка действительно есть проблемы с иммунной системой, поговорите с педиатром или проконсультируйтесь у иммунолога.
Вместо поиска «волшебной таблетки» для «усиления иммунитета» научите ребенка очень часто мыть руки, любить прогулки и закаливание, и проводите плановую вакцинацию. Эти простые меры принесут гораздо больше пользы.
Вызвать врача на дом Записаться к врачу или по телефону +7 (812) 331-17-74
Как подготовить иммунитет ребенка к детскому саду

Тем, кто только собирается идти в детский сад, стоит знать основные правила укрепления детского иммунитета:
- Регулярное проветривание детской комнаты. Это поможет уничтожить часть болезнетворных бактерий, а также обогатит воздух кислородом.
- Использование увлажнителей. Особенно актуально в зимний сезон, когда работают отопительные приборы. Слизистая оболочка носа у малыша должна оставаться влажной, чтобы задерживать часть вирусов, попадающих в организм.
- Закаливание. Его суть состоит в том, чтобы приучить подрастающий организм к резкому изменению температуры. Тогда ваш ребенок не будет болеть, даже если перегреется в детском саду перед выходом на прогулку.
- Соблюдение режима питья. Редко какой ребенок откажется от сладкой газировки, однако она вряд ли принесет пользу его иммунной системе. Постарайтесь приучить малыша к витаминным напиткам – отвару шиповника, кефиру, домашнему морсу.

Если вы хотите получить полную консультацию по укреплению детского иммунитета, а также определить его уровень на текущий момент — рекомендуем записаться на консультацию к педиатру Rixos PR. Мы подскажем, как можно оздоровить малыша, провести профилактику ряда болезней. А заодно приглашаем отдохнуть всей семьей в уютном уголке Прикарпатья!
Причины снижения иммунитета у детей

Основными причинами резкого ослабления иммунной системы у малышей дошкольного и школьного возраста являются болезни, их осложнения, а также сильные стрессы.
Прежде чем разбираться, как повысить слабый иммунитет ребенка, важно установить, почему он снизился. Виной этому могут выступать:
- Физическое и умственное переутомление. Поэтому перед тем, как отдавать ребенка в модный лицей, или записывать во всевозможные секции, подумайте, справится ли он с такой насыщенной программой.
- Хроническая нехватка отдыха и постоянный недосып. Увы, гаджеты способны красть время, которое малыши могут использовать более эффективно: на игры и сон. Бороться с этим поможет только четкий распорядок дня. Учтите, что зимой малышам необходимо спать немного больше времени, чем летом. Это связано с продолжительностью светового дня.
- Нехватка кислорода. Наблюдается у детей, которые поводят весь день в закрытых помещениях, и редко гуляют на улице.
- Гиподинамия. Если вы боитесь, что малыш получит травму в ходе активных уличных игр, а сам он наотрез отказывается делать утреннюю зарядку, предложите ему альтернативу. Танцы — отличный способ снять напряжение и повысить двигательную активность!
- Скудное питание. Да, дети обожают вредные продукты: шоколад, выпечку, картофель фри и другой фаст-фуд. Но если вы ненавязчиво предложите им сок или фрукты – они с удовольствием слопают их. Составляя рацион, помните, что дети оценивают еду не по принципу полезности. Им важно, чтобы это было вкусно или красиво оформлено.
- Обезвоживание организма. Обычно дети пьют воду до и после еды, руководствуясь собственными желаниями. Но иногда им катастрофически не хватает влаги. Поэтому вместе с обычной водой и чаями предложите ребенку травяной отвар (например, ромашковый), компоты и соки, а также кисели, узвары и т.п. Это и вкусно, и полезно.

Важно знать: в дошкольном возрасте (до 6-7 лет) у ребенка происходит активное формирование иммунной системы. Поэтому для холодного времени года 8-10 случаев простуды считается нормой. В школе количество заболеваний сокращается примерно в 2-2,5 раза. Следующий «опасный» период припадает на время полового созревания (13-15 лет).
Какие дети считаются часто болеющими
Почему введён такой термин – “часто болеющие дети”?
Для примера: в Великобритании считается, что отнести ребёнка к часто болеющим можно, если в году он болеет восемь раз.
У нас более жёсткие критерии. Часто болеющим ребенок считается если:
- ребёнок до года болеет более 4 раз за год;
- ребенок от года до трёх, болеет более шести раз за год;
- ребёнок от трёх до семи лет болеет чаще 8ми раз за год;
- если ребёнок старше семи-восьми лет, и он болеет чаще 4х раз в год.
Причины низкого иммуноглобулина класса Е
Иммуноглобулин Е, как уже было ранее сказано, принимает участие в аллергических реакциях. Однако его вторая функция не менее существенна: антитела данного класса обеспечивают защиту против паразитарных инфекций.
Отмечаются два варианта дефицита
:
- Селективный дефицит IgE
— характеризуется значительным снижение его концентрации в плазме: менее 2.5 мЕ/мл или 8 нг/мл при условии нормальных уровней антител других классов.
- Смешанный дефицит IgE
— при одновременном уменьшении концентрации и других классов иммуноглобулинов.
Интересными представляются результаты недавно проведенного исследования о связи между данной патологией и заражением хелекобактером, ассоциированным, прежде всего, с развитием гастрита и его дальнейших более серьезных осложнений. Однако, к сожалению, на тот уже доказанный факт, что данный вид бактерии, проникая в слизистую желудка, вызывает мощную, как местную, так и системную, продукцию антител и реализацию защитных реакций со стороны клеточного иммунитета, не столь часто обращают внимание.
Этот патогенный микроорганизм связывается с тучными клетками, вызывая с их стороны, образование разнонаправленных провоспалительных сигнальных молекул — цитокинов. Отчасти этому способствуют и IgE, непрерывно активирующие ранее упомянутые клетки соединительной ткани.
Исследование
: Helicobacter pylori infection in patients with selective immunoglobulin E deficiency
Низкая концентрация IgE может быть следствием как врожденных патологий, обусловленных генной или хромосомной мутацией (атаксия-телеангиэктазия, гипогаммаглобулинемия Брутона
), так и сопровождать приобретенные заболевания:
- синдром хронической усталости;
- аутоиммунные заболевания;
- артралгию.
Лечение и профилактика дефицита иммуноглобулинов
При полном дефиците иммуноглобулинов, обусловленном определенными врожденными мутациями, возникающими в ответственных за регуляцию данного процесса генах, искусственное введение донорских антител не позволяет достичь желаемого результата, а только усугубляет течение болезни — возникает аллергическая реакция
.
Вспомните про иммунологическую толерантность — неспособность иммунной системы продуцировать антитела против собственных антигенов (за исключением забарьерных органов, разумеется). Это своеобразное снисхождение с ее стороны, зерна которого закладываются при эмбриональном развитии — она сталкивается с различными молекулами и, в конце концов, вырабатывает четкое правило: “это свои”, а “это чужие”.

Но при изначальном отсутствии в организме антител — скажем, класса А — иммунокомпетентные клетки лишены такой возможности: они никогда ранее с ними не встречались, в их сложно запрограммированных центрах базы данных отсутствует упоминание данного вещества, как своего собственного, — а, значит, они приступают к самому логичному в данной ситуации решению проблемы: уничтожению чужестранцев.
Рекомендуем
«Метаболический синдром: причины, симптомы, лечение и профилактика» Подробнее
Да, звучит парадоксально: иммуноглобулины против антител
— но это не масло масляное и не игра слов, а реальный процесс, происходящий по весьма объяснимым причинам и механизмам, на котором, кстати, основываются некоторые методики серологической диагностики тех или иных заболеваний.
В целом, селективный иммунодефицит не всегда требует вмешательства со стороны врачей — особенно, если протекает бессимптомно. При более тяжелых и, как правило, выявляемых на первых годах жизни патологиях иммунной системы, проводится либо пересадка вилочковой железы, либо назначаются инъекции иммуноглобулинов и прием антибиотиков в качестве профилактики бактериальных заболеваний.