Многие пациенты интересуются, что представляют собой ланцеты для забора крови. Взятие крови из пальца , процедура, которую хотя бы раз в жизни обязательно проходит взрослый человек или ребенок.
Но если взрослые переносят сдачу анализов нормально, то дети боятся этой процедуры, особенно прокола пальчика иголкой.
Но технологии не стоят на месте, поэтому уже несколько лет вместо обычного прибора применяется скарификатор автоматический.
Забор крови этим устройством осуществляется безболезненно, поскольку для анализа используется специальный прибор, который называется ланцетом. Таким устройством можно брать анализ даже у грудничков.
Что представляет собой инструмент?
Ланцет для взятия крови у ребенка – это специальное одноразовое устройство из пластика, внутри которого сдержится скарификатор (специальное перо) из медицинской стали. Инструмент предназначен для безболезненного забора капиллярной крови у деток для общего анализа или исследования на содержание глюкозы.
Конструкция ланцета была создана таким образом, чтобы не было возможности даже случайным образом использовать инструмент дважды. Иголка прячется в пластмассовом колпачке и после использования она возвращается, а затем блокируется внутри.
Прокол кожи может осуществляться автоматически от прикосновения с кожей или путем нажатия специальной кнопки. Ланцеты – это безопасные и удобные устройства, которыми можно пользоваться не только в условиях лаборатории, но и дома.
Современные технологии для качественного анализа капиллярной крови
Системы взятия крови:
23.11.2018
В клинической практике довольно часто возникают ситуации, когда невозможно взять кровь для лабораторных исследований из периферических вен. Это, прежде всего, недоношенные дети и дети первого года жизни, пожилые люди и тучные пациенты, находящиеся в критическом состоянии. Для этого существуют системы, предназначенные для взятия, транспортировки и последующего исследования капиллярной крови. Наибольший спектр микропробирок (микротейнеров со встроенным коллектором) для взятия капиллярной крови с тем же спектром реагентов, что и для пробирок, предназначенных для взятия венозной крови (за исключением пробирок для исследования гемостаза), производится .
Как известно, лабораторное исследование делится на три основных этапа: преаналитический (внелабораторный), аналитический и постаналитический. Аналитический этап непосредственно связан с функцией лаборатории, и он легко контролируется специалистами лабораторий, а использование современных систем для диагностики (автоматические анализаторы, диагностические наборы, контрольные материалы и калибраторы) сводят к минимуму ошибки на лабораторном этапе. Преаналитический этап в наименьшей степени может контролироваться лабораторией, т. к. значительная часть этого этапа осу ществляется сотрудниками лечебных учреждений. И именно с этим этапом связано до 93% ошибок при производстве анализов [].
Централизованная клинико-диагностическая лаборатория выполняет исследования для 40 лечебных учреждений города Красноярска. Поэтому очень остро стоит вопрос правильной подготовки пациентов и взятия биологического материала у детей. Контроль преаналитических факторов является ключевым для обеспечения качественных результатов. За счет снижения числа ошибок на любом этапе преаналитической подготовки можно существенно улучшить качество исследований, снизить количество повторных проб, сократить расходы рабочего времени и средств на обследование пациентов. Немаловажным является психологический и физический дискомфорт пациента, когда встает вопрос о повторном получении биоматериала (дети и беременные женщины).
В ЦКДЛ выполняются исследования для детей амбулаторно-поликлинической службы города, что составляет 43% от всех выполняемых исследований. И 57% выполняется для пациенток женских консультаций города.
Проведенный анализ отбракованных гематологических проб за год позволил оценить частоту возникновения ошибок на преаналитическом этапе. Исследования гемограмм в среднем в месяц составляют 17 500. Для выполнения гематологических исследований мы используем капиллярную и венозную кровь. Гематологические исследования из капиллярной крови мы проводим только у детей, и эта доля составляет 58%, а 42% составляет исследование венозной крови (это дети старшего возраста и женское население). Процент брака при получении капиллярной крови составил 2,2%, при венепункции процент составил 0,7%. Таким образом, процент ошибок при взятии капиллярной крови в три раза выше, чем при взятии венозной. Основные причины низкого качества взятых проб крови: сгустки в пробе и нарушение объема пробы, которое приводит к нарушению соотношения кровь-антикоагулянт (рис. 1).
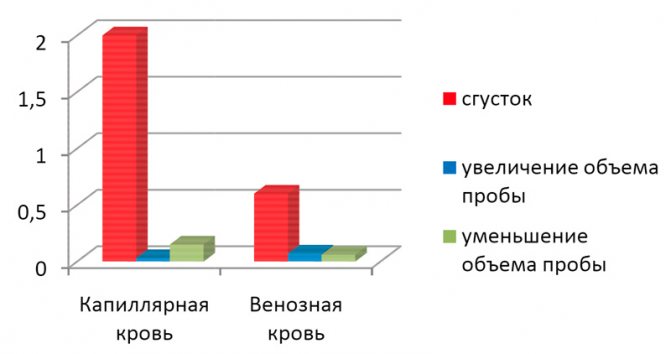
Рис.1 — Основные причины низкого качества взятых проб крови.
- Пробы, полученные со сгустками, составили наибольшую долю ошибок как при получении капиллярной, так и при получении венозной крови. Сгустков в капиллярной крови было получено в три раза больше, чем в венозной. Чем можно объяснить данный факт?
- Контактной активацией свертывания при взятии капиллярной крови;
- Выходом тканевого тромбопластина при давлении пальца;
- Относительно длительной по времени процедурой взятия крови;
- Небольшим объемом пробы и в связи с этим проблематичностью перемешивания;
- Недостаточным и несвоевременным перемешиванием пробирки.
Венозная кровь считается лучшим материалом для лабораторных исследований. При известной стандартизации процессов взятия, хранения, транспортировки венозной крови удается добиться минимальной травматизации и активации клеток, примеси тканевой жидкости, при этом всегда имеется возможность повторить и/или расширить анализ (например: при низком гемоглобине назначить ретикулоциты) и, как следствие, минимизировать необходимость повторных процедур взятия крови (очень важный фактор для детей) и влияние на правильность и точность результатов.
Взятие капиллярной крови для лабораторных исследований возможно в следующих ситуациях:
- при ожогах, занимающих большую площадь поверхности тела пациента;
- при выраженном ожирении пациента;
- при установленной склонности к венозному тромбозу;
- у новорожденных;
- при настойчивом желании родителей.
Анатомическое строение кровеносной системы детей обуславливает необходимость правильно сделать выбор места пункции и медицинского инструментария. В педиатрической практике возможно взятие капиллярной крови из пальца, пятки и в редких случаях из мочки уха. Пункция пальца не должна производиться у младенцев, так как это может привести к повреждению костной ткани. В таком случае подходящим местом прокола для получения образца является пятка у дистальной части пяточной кости. В связи с этим представляется важным использование автоматических ланцетов, гарантирующих низкую травматичность и соблюдение нужной глубины прокола, в зависимости от типа выбранного ланцета. Между объемом получаемой крови и глубиной прокола существует прямая зависимость. В связи с этим тип ланцета должен подбираться в соответствии с местом прокола и объемом получаемого образца. производит одноразовые ланцеты с разным типом прокалывающего устройства: игла или лезвие, а также с разной глубиной прокола. Контактно-активируемые ланцеты BD Microtainer® c корпусом фиолетового цвета предназначены для получения одной капли крови и гарантируют отсутствие болевого синдрома у пациентов не менее, чем в 90% случаев [], тогда как ланцеты BD Microtainer® c корпусом голубого цвета преднзначены для получения до 0,5 мл крови и обеспечивают скорость капиллярного кровотока не менее 2 мкл/с []. Для взятия капиллярной крови у новорожденных предпочтение должно отдаваться контактно-активируемым BD Quikheel™ с лезвием, осуществляющим полукруговое режущее движение, что позволяет получить хороший ток крои из ранки не менее, чем в 90% случаев [].
Учитывая возрастные особенности поведения детей во время процедуры взятия крови (подвижность, эмоциональный стресс и т. д.), следует обратить внимание на последовательность заполнения пробирок. Для корректного забора капиллярной крови начать следует с пробирок с антикоагулянтами (на гематологические исследования), а затем использовать микротейнеры или пробирки для получения сыворотки или плазмы, предназначенной для биохимических, иммунологических и других видов исследований. Так, например, использование пробирки BD Microtainer® PST™ с корпусом янтарно-желтого цвета гарантирует стабильность образцов плазмы при анализе крови на билирубин не менее 24 часов при комнатной температуре []. Необходимо отметить, что исследование гематологических показателей, группы крови, глюкозы и некоторых других биохимических показателей у детей возможно из капиллярной крови, но исследование показателей системы гемостаза, гормонов необходимо проводить только из венозной крови.
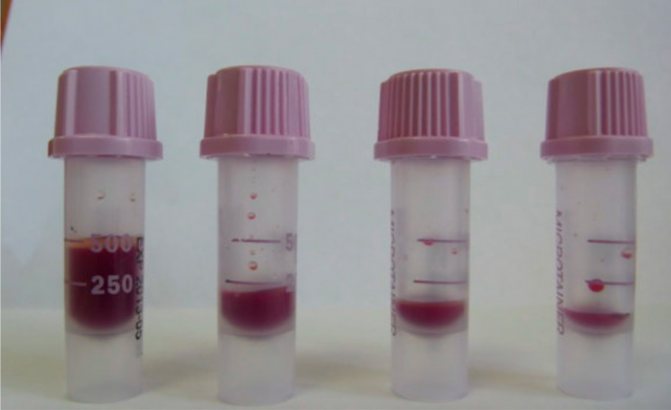
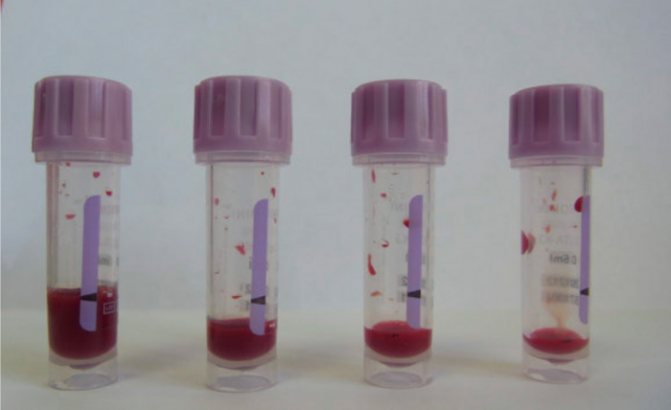
Отклонения от стандартов при взятии пробы, транспортировке и хранении образца, а также факторы, связанные с пациентом, могут привести к неверным или неточным результатам анализов и, следовательно, к постановке ошибочного диагноза. Мы посмотрели влияние объема полученного образца на результаты исследований. Взятие капиллярной крови производилось одномоментно у одного пациента в микротейнеры с К2ЭДТА и К3ЭДТА разных производителей. Пробы были взяты с учетом рекомендаций производителей и с нарушением объема, как это часто бывает на практике (рис. 2, 3).
|
|
| Рис. 2. Пробы с К2ЭДТА с метками для взятия 250–500 мкл крови | Рис. 3. Пробы с К3ЭДТА с метками для взятия 500 мкл крови |
Избыток ЭДТА, независимо от концентрации, негативно воздействует на эритроциты, вызывая сначала их сморщивание, а затем с течением времени и набухание, что приводит к увеличению среднего объема и уменьшению среднего содержания гемоглобина в одном эритроците. Кроме того, использование К2ЭДТА в пробирках BD Microtainer® сопровождается отсутствием формирования микросгустков [], а пробирка BD Microtainer® МАР с К2ЭДТА, предназначенная специально для автоматических анализаторов капиллярной крови, обеспечивает риск образования микросгустков не более 2% [] и стабильность гематологических показателей не менее 12 часов при хранении проб при комнатной температуре []. При этом выявленные в ходе проведенных нами исследований нарушения наиболее выражены в пробах с КЗЭДТА. Нарушение соотношения кровь-антикоагулянт приводит к набуханию тромбоцитов и их расщеплению, что выражается в увеличении их количества, т. к. образующиеся фрагменты имеют достаточно крупные размеры и могут быть подсчитаны как нормальные кровяные пластинки. Также КЗЭДТА вызывает уменьшение общего количества лейкоцитов и их дегенеративные изменения. В связи с этим следует обращать внимание на используемый антикоагулянт, на точное соблюдение рекомендованного производителем объема образца, а также на тщательное и своевременное перемешивание пробы.
При централизации исследований взятие крови в наименьшей степени может контролироваться лабораторией. Зачастую выбор материала и места прокола осуществляется персоналом ЛПУ без учета требований лаборатории, что вынуждает отбраковывать часть образцов. В нашей лаборатории разработаны критерии отказа в проведении исследований в следующих случаях: взятый материал находится в несоответствующей пробирке (т. е. не с тем наполнителем); наличие сгустков в пробе с антикоагулянтами; несоответствие объема пробы (допускается отклонение +10%); гемолиз пробы (кроме исследований, на которые гемолиз влияния не оказывает); отсутствие штрих-кода на направлении или пробирке; отсутствие перечня исследований и т. д. Так как процедурная медицинская сестра не входит в штат лаборатории, а за конечный результат перед пациентом отвечает именно лаборатория, необходимо выработать четкие инструкции:
- по выбору процедуры взятия крови (венозная или капиллярная);
- по выбору медицинского инструментария для взятия крови (игла с определенным диаметром, ланцет с разным типом и глубиной прокалывающего устройства);
- по выбору пробирок и микротейнеров с необходимым наполнителем;
- по последовательности их наполнения.
Немаловажным считаем обучение медицинских сестер на курсах повышения квалификации приемам и правилам забора капиллярной и венозной крови с использованием вакуумных систем и микротейнеров, с последующей выдачей сертификата.
Соблюдение правил преаналитического этапа позволит свести к минимуму ошибки лабораторных исследований.
Таблица 1. Результаты сравнительного анализа гематологических показателей при взятии разного объема капиллярной крови в пробирки с К2ЭДТА
| К2ЭДТА | Объем пробы, рекомендованный производителем | Нарушение объема пробы | % изменения | ||
| 500 мкл | 250 мкл | 120 мкл | 60 мкл | ||
| МСН | 27,0 | 26,8 | 24,9 | 26,0 | 3,0 |
| МСV | 77,1 | 78,2 | 79,3 | 79,5 | 3,0 |
| Гематокрит | 33,0 | 33,2 | 33,4 | 33,1 | 0,3 |
| Тромбоциты | 170 | 173 | 180 | 183 | 7,0 |
Таблица 2. Результаты сравнительного анализа гематологических показателей при взятии разного объема капиллярной крови в пробирки с К3ЭДТА
| К3ЭДТА | Объем пробы, рекомендованный производителем | Нарушение объема пробы | % изменения | ||
| 500 мкл | 250 мкл | 120 мкл | 60 мкл | ||
| МСН | 27,7 | 27,2 | 27,6 | 26,6 | 4,0 |
| МСV | 73,5 | 76,0 | 75,7 | 77,0 | 5,0 |
| Гематокрит | 31,0 | 31,6 | 31,0 | 31,7 | 2,2 |
| Тромбоциты | 174 | 180 | 186 | 186 | 7,0 |
С полной версией статьи вы можете ознакомиться здесь»
Литература
- 1. Comparative Evaluation of the BD Microtainer® Contact-Activated Lancet (High Flow, Blue) with Other Market-leading Lancets for Blood Flow and Ease of Use during Finger Puncture Procedures // VS7607?WHITE PAPER (2008).
- 2. Comparison of BD Microtainer® Contact-Activated Lancet (Low Flow) with BD Microtainer® Genie™, LifeScan OneTouch® SureSoft™ Gentle, and SurgiLance™ One-Step PLUS Safety Lancets for Comfort, Ease of Use, and Blood Volume // VS7499?WHITE PAPER (2006).
- 3. A Comparison of BD Microtainer® MAP Microtube for Automated Process with the BD Microtainer® Tube with Microgard™ Closure for Routine Hematology Testing on the Beckman Coulter® LH 750 Over Time // VS8114?WHITE PAPER (2010).
- 4. Comparison of BD Microtainer® PST™Amber Tubes with BD Microgard™ Closure to BD Microtainer® PST™ Clear Tubes with FloTop Collector for visual and Total Bilirubin // VS5815 (2004).
- 5. Sang Hyuk Park, Hyun-Sook Chi, Mi-Ok Choi, Borae G. Park, Seongsoo Jang and Chan-Jeoung Park. Improved turnaround time for neonatal hematology profile tests (complete blood count) using a new microcollection tube // Clin. Chem. Lab. Med. 2011; 49 (6): 1083–1085.
- 6. Parul Singla, Anuj Anand Parkash, Jayshree Bhattacharjee. Preanalytical Error Occurrence Rate in Clinical Chemistry Laboratory of a Public Hospital in India // Clin. Lab. 2011; 57: 749–752.
- 7. Shah V., Taddio A., Kulasekaran K., O’Brien L., Kelly E. Evaluation of a New Lancet Device (BD QuikHeel) on Pain Response and Success of Procedure in Term Neonates // Arch. pediatr. adolesc. med. 2003; 157.
Авторы Т. Г. Скороходова, С. В. Матушкина, Д. А. Грищенко.
Централизованная клинико-диагностическая лаборатория, , г. Красноярск ФГБУ «Федеральный центр сердечно-сосудистой хирургии» Минздрава России, г. Красноярск
Источник Научно-практический журнал «Клинико-лабораторный консилиум», № 1 (45) февраль 2013
Теги: Анализ крови, Гематология, Диагностика, Кровь, Лаборатория, Медицина, Пробирки
« Назад к списку статей Поделиться в
Как использовать инструмент?
Выбор ланцета в качестве инструмента для забора крови у деток имеет массу достоинств. Главное преимущество – ребенок не видит иглы, поэтому взрослый может спокойно взять кровь. Кроме того, инструмент плотно прилегает к коже, поэтому дети не чувствуют боли в момент прокола, а ранка заживает гораздо быстрее. Свойства крови при таком заборе никак не изменяются, поэтому ланцеты обоснованно заменяют обычные скарификаторы в больницах.
Алгоритм забора крови у ребенка с помощью ланцета:
- Снимается специальный защитный колпачок, обеспечивающий стерильность;
- Ланцет плотно прикладывается к коже ребенка;
- При легком придавливании прибора (если он автоматический) или нажатии на кнопку начинается забор крови.
Основные преимущества
При использовании скарификатора для забора крови после совершения прокола, медработник сдавливает палец пациента, чтобы получить необходимое для проведения анализа количество биожидкости. При этом кровь выступает на поверхность кожи, взаимодействует с воздухом, что может повлиять на ее состав, снизить достоверность получаемых данных. Применение ланцета позволяет избежать этого, ведь биоматериал сразу попадает в специальный резервуар. Кроме того, исказить результаты, пусть и незначительно, может и эмоциональное состояние пациента, которое также влияет на состав крови.
И это не единственное преимущество современного приспособления. Ланцеты обладают и рядом других достоинств:
- используемые иглы обладают минимальными размерами: 0,25-0,8 мм диаметр и 1,8 мм длина, поэтому на месте прокола не остается гематом, а небольшая ранка заживает за 1,5-2 часа, что особенно важно при диагностировании заболеваний у новорожденных, грудничков;
- отсутствие человеческого фактора, такого как дрожание рук, чрезмерное или недостаточное физическое усилие, обеспечивает быстрое проникновение, что сокращает время проведения процедуры, делает ее безболезненной;
- стерильность ланцетов для забора крови обеспечивается наличием герметичной упаковки, которая вскрывается непосредственно перед началом проведения процедуры в присутствии пациента, поэтому возможность инфицирования абсолютно исключается;
- устройство просто в использовании, применять его могут не только специалисты, но и простые потребители, что особенно важно для людей больных сахарным диабетом, которым приходится постоянно контролировать уровень сахара в крови.
Не только детей, но и многих взрослых пугает сам вид медицинского скарификатора. Применение современного ланцета не вызывает такого страха. Процедура проходит быстро, безболезненно и не сопровождается появлением отрицательных эмоций.
Виды ланцетов
Для забора крови у детей используются исключительно автоматические инструменты одноразового типа. Они подбираются в индивидуальном порядке, так как имеют разные размеры. Их характерные особенности:
- Одноразовые перья (блокируются или утилизируются после забора крови);
- Имеется дополнительный механизм защиты;
- Автоматическое определение глубины прокола;
- Предусматривается сменный барабан для хранения игл.
Существуют еще универсальные ланцеты, которыми пользуются диабетики для измерения глюкозы в крови с помощью глюкометров.
Виды
Сегодня в аптеках, интернет-магазинах представленно большое разнообразие ланцетов, производимых ведущими компаниями мира. Все многообразие можно классифицировать с учетом некоторых параметров. Так, например, по назначению их подразделяют на три вида.
- Автоматические ланцеты для забора крови просты в использовании. Процедура занимает немного времени и не требует наличия дополнительных приспособлений. При соприкосновении с кожей срабатывает спусковой механизм, тонкая игла быстро и безболезненно проникает под кожу и производит забор образца, объема которого достаточно для получения точных, информативных результатов.
- Универсальные устройства обычно используются больными сахарным диабетом совместно с глюкометрами. Они также не вызывают болезненных ощущений и не оставляют после прокола рану. Такой ланцет применяют совместно со специальной ручкой (корпусом). Перед проведением процедуры приспособление необходимо настроить с учетом толщины кожи пациента.
- Детские ланцеты не только меньше по размерам. Для того чтобы максимально снизить травматизм поверхности кожи, они оснащаются очень острыми и тонкими иглами. Процедура взятия образца в этом случае настолько кратковременна, что малыш не успевает даже напугаться. Именно такие устройства оптимальны для проведения диагностики у грудных младенцев.
Второй распространенный способ классификации приспособлений базируется на размерах (диаметр и длина) иглы. Учитывая эти параметры, лаборант подбирает приспособление в зависимости от того с каким пациентом предстоит работать: возраст, особенности психики, толщина кожного покрова, место производимого прокола.
- Для детей, новорожденных, дошкольников, младших школьников, больных сахарным диабетом, которые вынуждены совершать процедуру многократно, используются ланцеты с толщиной иглы 0,25 мм и длиной 1,2 мм.
- Для глюкометров также могут использовать ланцеты с иглами длиной 1,5 мм и диаметром 0,5 мм.
- В тех случаях, когда необходимо получить образец для проведения общего анализа или диагностирования содержание в крови газа, других показателей, когда нужно большое количество материала или требуется выполнить глубокий прокол, применяют устройства с иглами толщиной 0,8 мм и длиной 1,8 мм.
- Толщина кожных покровов у всех людей разная. У некоторых пациентов в силу природных особенностей, под воздействием производственных факторов она становится очень грубой, плотной, толстой. Для таких случаев предназначены иглы длиной 2,5 мм и толщиной 0,8 мм.
- У малышей, особенно у грудных детей, иногда взять кровь из пальца не представляется возможным. В этом случае забор образца производят из пяточки младенца. В таких ланцетах применяют иглы диаметром 0,8 мм и длиной 2 мм.
При необходимости совершения процедуры взятия образца самостоятельно, люди не всегда могут правильно подобрать вариант ланцета. В этом случае необходимо проконсультироваться у лечащего врача, который подскажет, какие иглы будут оптимальны в данном конкретном случае.
Особенности утилизации
Все расходные материалы для инъекционных процедур, забора образцов биоматериалов, в том числе, капиллярной крови в обязательном порядке подлежат утилизации после использования. В частности, повторное употребление одноразовых ланцетов в большинстве случаев оказывается невозможно в связи с особенностями конструкции: после выполнения прокола и взятия пробы, игла автоматически прячется внутри корпуса и блокируется там. Это делается для того, чтобы исключить распространение инфекции. В домашних условиях, при использовании универсальных ланцетов совместно с глюкометром, обычно меняются только иглы, которые также являются источником опасности. Их нельзя выбрасывать в урну с обычными бытовыми отходами.
В медицинских учреждениях все расходные материалы, которые использовались для забора и проведения анализа крови, шприцы и другие аксессуары после использования помещаются в специальные баки для медицинских отходов класса Б. Перед утилизацией они подвергаются обеззараживанию под воздействием высокой температуры, химических веществ или другим способом. Только после того как они становятся безопасными для людей и окружающей среды, их уничтожают.