Какой метод диагностики аппендицита у детей выбрать: МРТ, КТ, УЗИ
Что покажет УЗИ брюшной полости при подозрении на аппендицит
- Метод выбора
- Чувствительность — 90%, специфичность — 95%
- Продольное изображение демонстрирует трубчатую структуру с утолщенными стенками, иногда со скоплением жидкости в просвете
- Патологический несжимаемый признак «мишени» с осевым диаметром более 6 мм (ненадежный признак у пациентов с кистозным фиброзом)
- Значительная болезненность при надавливании датчиком
- Увеличение эхогенности расположенной рядом жировой ткани брыжейки (в связи с отеком)
- Свободная жидкость в непосредственной близости от отростка (ранний признак) или в дугласовом пространстве (после перфорации)
- Могут определяться камни червеобразного отростка
- Увеличение брыжеечных лимфатических узлов
- Признаки после перфорации могут включать только наличие образования, состоящего из мягких тканей с нечеткими контурами.
Перицекальный абсцесс:
- Частое место расположения — область рядом с восходящим отделом толстого кишечника, илеоцекальная область, позади мочевого пузыря, подпеченочная область (карман Моррисона), правая поддиафрагмальная область и межкишечное пространство.
Для чего проводят УЗИ с ЦДК при воспалении червеобразного отростка
- Увеличение васкуляризации в связи с воспалительной гиперперфузией.
Что покажет рентген брюшной полости
- Обычно не требуется
- Может исключить наличие свободного газа в брюшной полости
- Левый позиционный изгиб поясничного отдела позвоночника
- При наличии абсцесса в нижних отделах брюшной полости может возникать уровень жидкости или газа
- Облитерация тени правой поясничной мышцы
- При наличии перитонита — признаки паралитической кишечной непроходимости.
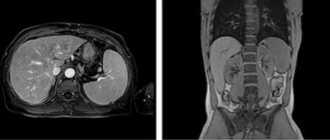
Что покажут снимки КТ брюшной полости при аппендиците у детей
- Оказывает помощь при наличии сомнений при использовании других методов исследования
- Внутривенное, оральное и ректальное введение контрастного вещества
- Утолщение стенки червеобразного отростка
- Воспалительное поражение окружающей жировой ткани и расположенных рядом петель кишечника (тонкий кишечник и сигмовидная кишка)
- Увеличение лимфатических узлов
- Визуализация абсцесса.
Аппендицит. Ультразвуковое сканирование правых нижних отделов брюшной полости. Типичный признак «мишени» при продольном (а) и поперечном (b) сканировании, включающий червеобразный отросток, заполненный жидкостью и имеющий утолщение стенки. Расположенные рядом жировые ткани брыжейки с признаками воспалительных изменений и отека (М). Скопление жидкости в расположенных рядом тканях свидетельствует о формировании перицекального абсцесса
УЗИ-диагностика аппендицита
Острая боль в животе может быть вызвана различными патологическими изменениями в брюшной полости. Одно из них – воспаление аппендикса (аппендицит). Его течение, как правило, скоротечно и поэтому при нем показана незамедлительная диагностика. Эффективным способом диагностирования аппендицита считается УЗИ брюшной полости.
Диагностирование воспаления аппендикса УЗИ-методом
Для пациентов и их родственников достаточно важен ответ на вопрос: эффективен ли УЗИ-метод при диагностировании воспаления аппендикса, не появиться ли нужда в дополнительных диагностических исследованиях? Отвечая на вопрос, отметим, что диагностическая достоверность при использовании названной методики достигает 90 процентов. Более того, при УЗИ-методе пациент не подвергается воздействию вредного облучения как, например, при МРТ, что крайне противопоказано в отношении детей, беременных и женщин детородного возраста. В зону изучения попадает именно та зона брюшной полости, которая вызвала беспокойство пациента. Правдивая картина состояния органов, расположенных в брюшной полости устанавливается практически одновременно со временем проведения исследований. Не стоит забывать и о достаточно низкой стоимости УЗИ-метода по сравнению с иными.
Процедура диагностики
В дополнительной подготовке для УЗИ при диагностике воспаления аппендикса пациент не нуждается. Диагностирование производится путем внешнего исследования брюшной полости с помощью абдоминального датчика с несильным надавливанием им на область аппендикса. Объективными признаками воспаления аппендикса являются: — увеличение стенок кишечника на толщину больше 3 мм; — увеличение в диаметре аппендикса на величину больше 7 мм; — установление эхогенности; — воспаленный сальник.
Врач, для установления местонахождения аппендикса, ориентируется при УЗИ-методе на положение других органов, например, на окончание слепой кишки, так как аппендикс берет начало из нее. Успешность применения метода для постановки диагноза имеет прямую зависимость от анатомических особенностей человека и клинической картины, смежных с аппендиксом, органов. Затруднительно диагностировать аппендицит УЗИ-методом у женщин с разрывом кист яичника и внематочной беременностью. Признаки вздутия кишечника и избыточного веса также могут повлиять на результат исследования.
При аппендиците, который является серьезным заболеванием, показано немедленное хирургическое вмешательство. Ему должны предшествовать грамотный анамнез и доброкачественный диагноз. В случае возникновения болей в брюшной полости вам следует как можно быстрее обратиться в наш центр. Силами высококвалифицированных специалистов будет проведена диагностика аппендицита (УЗИ брюшной полости) и ваше здоровье будет вне опасности.
Клинические проявления
Типичные симптомы:
- Боль в животе
- Тошнота
- Рвота
- Неспецифические желудочно- кишечные симптомы
- Болезненность и напряжение правых нижних отделов живота, болезненность при перкуссии, болезненность при отпускании после надавливания (симптом Щеткина-Блюмберга)
- Лихорадка
- Лейкоцитоз
- Увеличение уровня С-реактивного белка
- Чем меньше возраст пациента, тем менее характерные симптомы могут определяться.
С чем можно спутать аппендицит у детей
Мезентериальный лимфаденит
— увеличение лимфатических узлов;
— утолщение стенок тонкого кишечника с небольшим количеством свободной жидкости между петлями кишечника и в дугласовом пространстве.
Болезнь Крона
— обычно типичный анамнез;
— клиническое течение;
— предрасположенность к развитию в конечных отделах подвздошной кишки.
Лимфома
— может возникать как первичное поражение стенки кишки (МАLТ-лимфома);
— увеличение брыжеечных и забрюшинных лимфатических узлов.
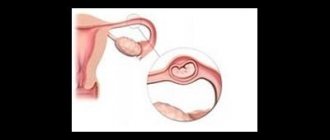
Перекрут кисты яичника
— могут возникать кровоизлияние и типичная седиментация;
— расположен рядом с придатками матки;
— кишечник обычно нормальный.
Инвагинация
— типичная ультразвуковая морфология и клинические признаки.
Воспаление дивертикула Меккеля
— клинически неотличимо;
— обычно не определяется при УЗ-сканировании, когда прикрыто газом.
С аппендицитом не спорят. Как не пропустить первые симптомы болезни
120 симптомов
«Острый аппендицит – коварное заболевание, – говорит Алексей Приходько. – Начать с той же клинической картины. Треть случаев не соответствует каноническим представлениям о развитии недомогания. Боль может отдавать в правое подреберье, поясницу, а по симптомам напоминать почечную колику, острый холецистит, острый панкреатит. Даже специализированное обследование не гарантия точной диагностики.
Скажем, общий анализ крови выявит большое количество лейкоцитов. Но рост характерен при других заболеваниях воспалительного характера. И УЗИ не всегда информативно. Патология червеобразного отростка заметна только при уже разрушающих формах острого аппендицита – инфильтрате, абсцессе или перитоните».
— Я как‑то читала, что хирурги описали в общей сложности 120 симптомов аппендицита. – И список открыт. Не преувеличу, если скажу: любой хирург при желании мог бы подать заявку на патент, описав симптом из своей практики. Аппендицит в своих проявлениях на самом деле многообразен.
— И как врачи на практике выходят из ситуации?
— Есть крылатая фраза: «В правой подвздошной ямке – это местоположение отростка – потерялся не один выдающийся профессор». Как говорится, в каждой шутке есть доля правды. Вот почему ни в коем случае нельзя заниматься диагностикой самостоятельно. При подозрении на острый аппендицит следует вызвать скорую. Даже не в поликлинику нужно обращаться. Потому что хирург поликлиники, каким бы он ни был высококвалифицированным специалистом, думаю, аппендицита на потоке не видит. А здесь чрезвычайно важен опыт.
Без шрама пока не бывает
— Классическая операция по удалению аппендикса оставляет характерный шрам внизу живота. Но может ли медицина предложить современный вариант аппендэктомии?
— Вы имеете в виду лапароскопию? Да, это малоинвазивное вмешательство. Но тоже операция! И до сих пор нет единой позиции по поводу лапароскопии. Она хоть и считается малотравматичной методикой, но также сопряжена с общим наркозом, проникновением в брюшную полость. При лапароскопии так или иначе вводятся два, обычно даже три инструмента. И это три разреза по 1,5 см. Если их сложить в общую линию, то получится почти 5 см.
Но нет чёткого вывода о том, что лапароскопическая операция более щадящая, чем обычная. Есть другое неукоснительное правило: любой случай диагностированного острого аппендицита должен быть прооперирован. Потому что консервативного пути лечения этого заболевания нет. Кстати, по статистике, каждый год заболеваемость острым аппендицитом составляет 4–5 человек на тысячу населения.
— Но шрамы бывают маленькие, аккуратные, а бывают большие и некрасивые. Это зависит от профессионализма хирурга?
— Если аппендицит протекает типично, если пациент обратился за помощью вовремя, достаточно небольшого разреза, из которого можно провести адекватную операцию. Но внешний вид разреза заключается даже не в длине или технике наложения швов. Это, если хотите, второстепенный момент. Будет ли рубец маленьким и незаметным, зависит от человека, от реактивности его иммунной системы, способности к регенерации.
Бывают пациенты, у которых разрез 2–3 см формируется в грубый, плотный, выступающий рубец. И ничего с ним не поделаешь. Это особенность тканей. Даже пластика бессильна. Методика шлифования, кремы ни к чему кардинальному не приведут.
shutterstock.com
Профилактика вредна
— А возможно такое: хирург разрезает брюшную полость, но не обнаруживает воспаления червеобразного отростка. Зашивает с тем, что аппендикс остаётся.
— По умолчанию считается: если разрез сделан – операция должна состояться. Представьте себе ситуацию, когда, гипотетически, человеку аппендикс не вырезали, но он имеет характерный шрам, а о нюансах операции забыл. Врач рубец видит, аппендицит исключает, но… Короче, «разрезать – не удалить – и зашить» – такой опции в нашем арсенале нет.
— Понятно. Но червеобразный отросток всё‑таки не лишний в организме человека?
— Много миллионов лет назад наши предки довольствовались растительной пищей. За долгие годы эволюции питание человека сильно изменилось; аппендикс хоть и входит в состав желудочно-кишечного тракта, однако в процессе пищеварения участия давно не принимает. С этой точки зрения отросток зачислили в орган-рудимент.
Кстати, в начале ХХ века учёные одним махом приговорили к бесполезности около 180 органов и анатомических структур. В том числе – миндалины, селезёнку, вилочковуюжелезу. «Новаторы» вошли в такой, с позволения сказать, раж, что в начале прошлого столетия, когда была доказана причинно-следственная связь между червеобразным отростком и острым гнойным воспалением, в США и Германии делали поголовную аппендэктомию у детей месячного возраста. В целях профилактики. Но ни к чему хорошему это не привело. Жизнь показала: после операции малыши были не способны переваривать материнское молоко, росли с ослабленным иммунитетом, высокой предрасположенностью к простудным заболеваниям. Отставали в развитии – физическом и интеллектуальном. С экспериментом было покончено. Профилактика прекратилась.
Вы не обречены
— Потому что в природе нет ничего лишнего?
— Червеобразный отросток состоит из лимфоидной ткани. Из такой ткани состоят органы иммунной системы человека. Аппендикс – инкубатор, ферма, депо, где размножаются и хранятся полезные микроорганизмы. При активизации условно патогенной микрофлоры количество полезных бактерий резко уменьшается. Но в автономно расположенном аппендиксе они остаются и в случае чего дружно бросаются на переселение в кишечник. Работают не хуже всяких линексов.
Но это вовсе не означает, что люди без аппендицита обречены. Ни в коем случае нельзя заламывать руки: «О боже, как мне жить! Я десять лет без червеобразного отростка и потому постоянно болею!» Я никогда не встречал статистики значимых исследований, где бы говорилось о подобной взаимосвязи.
— Кто в группе риска?
— По данным мониторинга, среди заболевших больше молодых людей от 20 до 40 лет. Женщины болеют чаще, чем мужчины. Но это не значит, что человек преодолевает какую‑то возрастную границу и вздыхает с облегчением: «Ну, пронесло!»
По сути, каждый из нас может заболеть. Статистика проявляется на больших цифрах. Причины острого аппендикса не установлены. Есть версии, теории, предположения. И не более. Потому совет можно дать один: ведите здоровый образ жизни.
Как избежать аппендицита:
- не запускайте воспалительные процессы в организме;
- не следует принимать лекарства, особенно антибиотики, без назначения врача;
- физическая активность важна для нормального кровообращения органов брюшной полости;
- сократите употребление жирных и жареных продуктов, копчёностей, орехов, семечек, в особенности с кожурой;
- регулярно проходите врачебные профилактические осмотры.