В этой статье мы ищем простой ответ на простой вопрос, который сейчас в топе поиска на просторах интернета, — “как выбрать метод исследования, чтобы сдать тест на коронавирус”. Информации в сети очень много, она сложная, потому что написана в основном врачами и лабораториями. А еще потому что не все пока понятно про коронавирус в принципе, и поэтому очень много обтекаемых фраз. А это не помогает пациенту разобраться.
Нас интересуют 2 простых вопроса:
- Как понять, болею ли я в данный момент/заразен ли я в данный момент?
- Как узнать, переболел ли я в прошлом/есть ли у меня иммунитет?
Мы коротко описали основные виды тестов на коронавирус, которые сейчас предлагают клиники и лаборатории. Совсем без специфической терминологии не обойтись, но мы постарались описать их максимально понятно. И что самое ценное, рассказали, какие виды тестов показательны в какой период заболевания, что означают положительные и отрицательные результаты того или иного метода и в каких случаях придется пройти повторное тестирование.
Молекулярная диагностика коронавируса (ПЦР)
Важнейшим лабораторным методом является ПЦР в биоматериале, взятом из дыхательных путей (мазок из носа и ротоглотки).
Суть метода ПЦР заключается в том, что генетическая информация вируса (РНК) многократно копируется в лабораторных условиях специальным прибором – амплификатором, увеличивая свою концентрацию в два раза в каждом цикле копирования. Это дает возможность выявить вирус или бактерию даже в тех случаях, когда его количество составляет лишь сотню клеток в миллилитре крови. Если генетическая информация тестируемой бактерии или вируса в пробе отсутствует, то она не копируется и не определяется.
Анализ методом ПЦР обычно проводится тем, у кого есть симптомы респираторного заболевания или тем, кто имел контакты с возможным источником инфекции.
Отсутствие генетического материала возбудителя (отрицательный результат) означает, что человек не инфицирован на момент взятия анализа. Для подтверждения или исключения наличия инфекции тест выполняется повторно через определенные промежутки времени.
ПЦР-диагностика используется для установления факта заболевания коронавирусом. Вирус можно обнаружить сразу после заражения, даже если у пациента еще нет проявлений болезни. Анализ уместно сделать, если вы контактировали с носителем инфекции или находились там, где было возможно заражение. Он также используется для подтверждения диагноза.
Однако молекулярные РНК-тесты не являются абсолютно надежными и могут у значительной части в действительности инфицированных пациентов дать отрицательный результат. Это зависит от достаточности содержания вируса в материале выбранной локализации на той или иной стадии инфекции, качества взятия материала, предела чувствительности теста, присутствия ингибиторов ПЦР и пр. Поэтому в диагностике особое значение придается характерной картине КТ. В дополнение к этим исследованиям и клинической оценке могут быть полезны исследования, направленные на выявление в крови специфических антител, вырабатываемых организмом против SARS-CoV-2.
Нет, мы не хотим вас запутать. Если тест отрицательный, но симптомы присутствуют, не надо читать статьи, нужно обратиться к врачу. Специфику течения любой инфекции никто не отменял. Врач будет использовать дополнительные методы исследования и ставить диагноз. Не занимайтесь самодиагностикой. Для этого нужно было закончить медицинский ВУЗ.
У нас в клинике вы можете пройти сследование РНК коронавирусов SARS-CoV-2 (COVID-19), SARS-CoV и MERS-CoV методом ПЦР (качественное определение). Тест-система разработана в ЦНИИ Эпидемиологии Роспотребнадзора. Чувствительность используемой тест-системы составляет 103 копии плазмид на миллилитр (10*3).
Чума
Черная смерть, черный мор (также бубонная и легочная чума) — болезнь, которая для людей была страшнее войны. Чума — это острое инфекционное заболевание, характеризующееся тяжелым состоянием больного, сильным поражением органов и летальным исходом. Возбудителя инфекции, чумную палочку, открыли в 1894 году врачи-бактериологи Александр Йерсен (Франция) и Китасато Сибасабуро (Япония).
Историческая справка
Пандемия чумы трижды угрожала человечеству глобальным истреблением. Первая пандемия чумы произошла в Египте в период с 541 по 750 год н. э. Пандемия носит название «Юстинианова чума», так как возникла во время правления византийского императора Юстиниана I. Самый разгар эпидемии пришелся на 542 год. В одном Константинополе в тот год ежедневно умирали тысячи человек.
Вторая вспышка «черной смерти» произошла в Азии и в Европе в 1347–1353 годах. Именно эта эпидемия чумы оставила на европейском средневековье зловещее клеймо. Жертвами мора стали около 25 миллионов человек. Фактически пандемия продолжалась до 19 века, снизив лишь масштабность своего смертельного натиска.
Третья пандемия началась в 1855 году в нескольких китайских провинциях Центральной и Юго-Восточной части Китая. В силу процветающего в те времена производства паровых двигателей и успешной торговли между другими континентами чума разнеслась по всем частям света. Однако она не обрела глобализации средневековой эпидемии.
В результате этих эпидемий, по современным оценкам, умерло примерно 150 миллионов человек.
До 20 века лечение чумы не предполагалось из-за отсутствия терапии. Больному назначался карантин и иногда практиковали вырезание так называемых гнойных бубонов, которые возникали на теле больного в местах лимфатических узлов.
Российский ученый Владимир Хавкин в начале 20 века разработал первую в мире вакцину против чумы, однако у инфекции существует большое множество штаммов, из-за чего выработка антител у каждого является невозможной. Чума поддается лечению антибиотиками: чем раньше обнаружено заболевание, тем легче проходит терапия. В отличие от оспы, чума все так же встречается по всему миру. Ежегодно от нее погибает около 2 500 человек. В России последний случай заражения чумой был зафиксирован в 1979 году.
Источник болезни
Источником инфицирования являются грызуны, кошки, верблюды, белки, зайцеобразные, насекомые и блохи (около 55 видов). Именно блохи стали главным переносчиком возбудителя чумы в средние века. Инкубационный период заболевания длится от 2 до 6 дней. До появления терапии уровень смертности при бубонной чуме достигал 95%, при легочной — 100%. В настоящее время летальный исход возможен в 5–10% случаях заражения.
В 2021 году чумой заболел американский бойскаут, который несколько дней прожил в лесу.
Симптомы
- сильная лихорадка;
- головные боли и головокружения;
- озноб;
- слабость;
- воспаленный лимфатический узел в паху, подмышке или шее;
- боль и ломота в мышцах;
- резкая слабость;
- потеря сознания;
- бессонница;
- высокая температура тела.
Профилактика
- избегать контакта с грызунами и дикими животными;
- избавиться от грызунов, которые обитают в доме или в его округе;
- использовать перчатки при взаимодействии с потенциально зараженными животными или их шкурками;
- выезжая на природу, используйте специальные средства против насекомых (комары, клещи, блохи);
- проверьте своих домашних животных и примите меры по лечению питомцев от паразитов, если таковые были обнаружены.
Тестирование на наличие антител к коронавирусу COVID-19
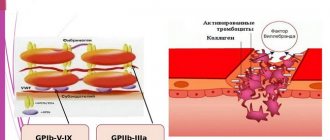
Аналогично другим вирусным инфекциям, Коронавирус стимулирует гуморальный и клеточный иммунный ответ (IgM и IgG) . После вторжения вируса в организм, в крови больного начинают появляться сначала иммуноглобулин класса M (IgM), позднее – иммуноглобулин класса G (IgG), после чего активируется иммунитет и клетки иммунной системы атакуют собственные клетки, зараженные вирусом.
Для получения ответа на вопрос инфицирован ли пациент в данный момент, подвергался ли человек воздействию вируса и развился ли у него иммунный ответ, необходимо применение тестов на выявление антител (Ig G, Ig M, Ig A) к конкретному вирусу. В основе таких тестов лежат методы иммуноферментного анализа (ИФА), иммунохроматографии (ИХА) и их аналогов.
Антитела класса М появляются в острой фазе заболевания и снижаются после выздоровления. Антитела класса G появляются на 7 сутки от начала заболевания и держатся длительное время, продолжительность этого времени еще неизвестна.
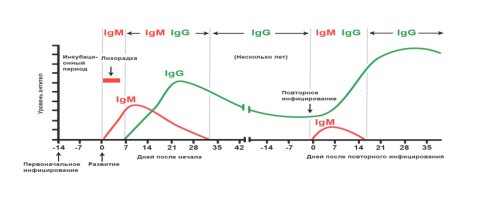
По наличию и уровню IgM антител в крови можно судить о текущей или недавно перенесенной инфекции. Антитела IgM появляются уже через несколько дней после первых проявлений болезни (на 2-3 сутки от начала заболевания), их концентрация достигает максимума на 7-10 сутки от начала заболевания и определяются в крови 1- 1,5 месяца. IgM первым вырабатывается среди всех иммуноглобулинов при контакте организма с инфекцией, поэтому их называют иммуноглобулинами первичного иммунного ответа. Их присутствие в крови свидетельствует об острой стадии инфекционного процесса.
Специфические IgG антитела обычно присутствуют в крови длительное время и после выздоровления и могут выполнять защитную роль. Поэтому исследование уровня специфических IgG к SARS-CoV-2 может помочь для прогноза вероятного наличия иммунной защиты в результате перенесенной инфекции. Таким образом, определение IgG не используется при ранней диагностике инфекции – он обнаруживается в крови через две недели от начала заболевания, пик его определяется через месяц и продолжительность определения его пока неизвестна. IgG определяет появление иммунитета в дальнейшем.
Для первичного прохождения исследования на антитела, рекомендуется выявление в крови одновременно IgM и IgG антител.
У нас в клинике вы можете пройти экспресс-тестирование за 15 минут методом ИХА или сдать кровь на анализ на антитела методом ИФА. Мы работаем только с аккредитованными Роспотребнадзором лабораториями.
Оспа
Натуральная, или черная, оспа известна человечеству как смертельная болезнь, которую смогли победить. Оспа — это опасная вирусная инфекция с высоким уровнем контагиозности. Люди, переболевшие оспой, обретают стойкий иммунитет к инфекции. Однако после болезни нередко на коже остаются рубцы и шрамы от болезненных оспенных язв. Некоторые вспышки оспы в мире носили характер высокой летальности (до 90%), но ученые и медики приложили все усилия, чтобы уничтожить вирус оспы.
Историческая справка
Первые упоминания о вспышках оспы относится к 6 веку. Однако историки предполагают, что прототип натуральной оспы бушевал еще в Римской Империи во 2 веке.
В конце 18 века ученые начали следить за течением коровьей оспы, которая встречалась у коров и лошадей. Визуально болезнь походила на оспу у человека, однако протекала легче и доброкачественнее. Наблюдатели отметили, что доярки тоже заражались коровьей оспой, которую переносили легко и без последствий, а позже оказывались устойчивы к натуральной оспе. То же самое касалось и многих кавалеристов английской армии 18 века, которые были инфицированы оспой от лошадей, а впоследствии зарабатывали иммунитет к черной оспе. Именно этот принцип привел ученых к разработке первых вакцин.
В 20 веке вспышки оспы по всему миру унесли более 300 миллионов человек. Оспа также использовалась как биологическое оружие. Американские колонисты дарили индейцам одеяла, зараженные вирусом, — и, пока жители Нового Света гибли от инфекции, колонисты прибирали их земли к рукам.
Распространение вакцины снизило массовость распространение вируса, однако эпидемии продолжали происходить в странах Азии и Африки. В конце 50-х годов вспышка оспы накрыла Россию и унесла жизни трех человек.
На 11 сессии Всемирной ассамблеи здравоохранения в 1958 году академик Виктор Жданов предложил проводить глобальную вакцинацию в масштабах всей планеты. Изначально его идея не нашла положительных откликов со стороны ВОЗ, однако Советский Союз принял решение и поставлял миллионы доз вакцины от оспенной инфекции ВОЗ безвозмездно. В 1966 году идею Жданова о массовой ликвидации вируса оспы приняли.
Последний случай заражения случился в октябре 1977 года на территории восточно-африканского государства Сомали. Жертвой оспы оказалась 40-летняя англичанка, приехавшая в Африку в качестве медицинского фотографа.
Сегодня в мире существует две пробирки с вирусом оспы, которые хранятся в лабораториях в России и США. В 2014 году под надзором ВОЗ уже было уничтожено 6 пробирок со смертельным вирусом, найденных в лаборатории университета. Некоторые ученые считают, что из-за изменений климата и других экологических проблем оспенная инфекция может вновь вернуться.
Источник болезни
Инкубационный период — до двух недель. Источником натуральной оспы для человека является заразный человек и вещи, с которыми больной контактировал. Вирус проникает через верхние дыхательные пути и кожу, попадает в кровь и распространяется по всему организму. У человека без иммунитета к оспе вероятность заболеть около 100%.
Симптомы
- повышение температуры тела;
- кожные высыпания (в том числе и на слизистых оболочках);
- тошнота, рвота;
- головная боль;
- боль в мышцах;
- слабость;
- лихорадка.
Инфекция оспы уже 43 года как считается забытой болезнью. Но ввиду опасений экологических и здравоохранительных организаций лучше вовремя поставить прививку, вырабатывающую иммунитет к оспе.
Экспресс тест на коронавирус (ИХА)
Экспресс-тесты — это качественные или полуколичественные способы диагностики, которые дают ответ лишь на вопрос, имеются ли признаки присутствия коронавируса в организме пациента и, фактически, не дают возможность оценить количество возбудителя.
Экспресс тесты проводятся методом иммунохроматографии (ИХА), не требуют использования специального оборудования, но требуют присутствие медсестры, так как забор крови производится из пальца. Продолжительность процедуры анализа находится в пределах 10-30 минут
Положительный результат такого теста требует обязательной проверки методом ПЦР (полимеразной цепной реакции).
Существует два типа быстрых тестов на COVID-19:
- тесты непосредственного выявления антигена SARS-CoV-2, которые установят наличие компонентов самого вируса (например, белковой оболочки)
- тесты выявления антител (они наиболее распространенные в экспресс-диагностике) — это непрямые тесты по выявлению иммуноглобулинов в крови — IgM и IgG.
Процедура анализа чрезвычайно проста:
- Собрать в пробирку пробу крови или плазмы или сыворотки.
- Добавить каплю пробы в специальное углубление на панели с тестовой лентой.
- Капнуть в углубление 2-3 капли буферного раствора.
- Через 15 минут получаем результат — это появление окрашенных участков на тестовой ленте. Участки показывают или отрицательный результат, или наличие иммуноглобулинов IgM и IgG, как отдельно, так и обоих вместе.
Анализ на антитела к коронавирусу (ИФА)
Непрямой иммуноферментный анализ (ИФА) – полуколичественный анализ, им определяется количество выявленных антител IgM и IgG. Берется венозная кровь, а для исследования используется сыворотка крови.
Показания для назначения анализа на антитела к коронавирусу COVID-19:
- Диагностика заболевания.
- Определение иммунитета.
- Получение информации о перенесенном заболевании с бессимптомным течением.
- Отбор доноров для переливания крови пациентам с тяжелой формой заболевания.
- Определение стадии заболевания, периода заразности для окружающих.
В двух словах, чем отличается ИФА и ИХА? В каком случае достаточно эксперсс теста (ИХА), а когда нужно точно делать количественный (ИФА)?
Это сложный вопрос. Экспресс тесты — высокая специфичность (почти 100%), т.е. срабатывает только на COVID-19, но низкая чувствительность (71%). А метод ИФА более чувствительный, но менее специфичный. Это очень тонкие различия и пациенту они не нужны. Экспресс тест — это быстро, можно охватить большой коллектив, быстро получить ответ. А анализ из вены — более основательно.
Коротко обо всех методах диагностики коронавируса
Тест на коронавирус и антитела к нему – взаимодополняющие диагностики.
Тест на коронавирус- это определение вируса в мазке из ротоглотки методом ПЦР. Он используется для того, чтобы установить наличие коронавируса на самых ранних стадиях, даже если у вас нет никаких симптомов проявлений болезни. Но при этом используется обычно при наличие симптомов, либо при положительном анализе на антитела М.
Анализ на антитела к коронавирусу позволяет выявить как заболевших в острой стадии, так и уже переболевших коронавирусом COVID-19.
Наличие специфических антител класса M (иммуноглобулинов IgM) выявляются в крови в острой фазе заболевания и вскоре после выздоровления снижаются. Наличие специфических антител класса G (иммуноглобулинов IgG) в сыворотке крови говорит о факте инфицирования вирусом SARS-CoV-2 в прошлом и о сформированном специфическом иммунном ответе (наличие иммунитета).
Как понять, болею ли я сейчас и могу ли быть заразен?
- Если нет никаких клинических симптомов, то для первичного анализа, рекомендуется выявление в крови одновременно IgM и IgG антител. Любым методом: ИФА (кровь из вены) или ИХА (экспресс тест из пальца). Достаточно сделать один тест и получить отрицательный результат. В таком случае беспокоиться не о чем.
- Если вы решили пройти экспресс-тест и были выявлены антитела класса M, то обязательно нужно делать диагностику в мазке методом ПЦР, даже если нет симптомов.
- Если вы сдали кровь (ИФА) и были выявлены антитела класса M, то тоже обязательно нужно делать диагностику в мазке методом ПЦР, даже если нет симптомов.
- Если есть клинические симптомы, то прежде всего нужна диагностика в мазке методом ПЦР, а также желательна диагностика на антитела методом ИФА (кровь из вены).
Как понять, болел ли я в прошлом и есть ли иммунитет?
- Если нет никаких клинических симптомов, то для первичного анализа мы все равно рекомендуем сдать анализ на выявление в крови одновременно IgM и IgG антител. Любым методом: ИФА (кровь из вены) или ИХА (экспресс тест из пальца),
- чтобы исключить острую стадию заболевания без симптомов (отрицательный результат — отсутствие иммуноглобулинов М)
- чтобы узнать о наличие у вас иммунитета после перенесенного в прошлом заболевание (положительный результат — наличие иммуноглобулинов G)
Марбург
Один из самых опасных известных человечеству вирус, названный в честь немецкого города Марбург, где был обнаружен в 1967 году. Марбургский вирус по своей симптоматике близок к современному вирусу Эбола. Он также вызывает геморрагическую лихорадку и многочисленные кровотечения. Процент летального исхода в случае с Марбургом близок к 90%.
Историческая справка
В 1967 году в Германии произошла вспышка смертельной инфекции среди работников одной из лабораторий. Люди заразились вирусом от африканских зеленых мартышек, привезенных из Уганды для изучения.
Истории известны 7 вспышек марбургской инфекции, самая крупная из них произошла в 2004–2005 годах в Анголе. По данным министерства здравоохранения, 150 случаев заражения из 163 закончились летальным исходом. По некоторым данным, случаи инфицирования вирусом происходят единичными случаями и по сей день.
В 2007 году вирус был обнаружен у египетских летучих собак. Ученые предполагают, что это один из видов, который является переносчиком инфекции.
Источник болезни
Инкубационный период заражения вирусом Марбург длится от 3 до 9 дней. Болезнь не передается, если здоровый человек находится в одной комнате с зараженным. Инфицирование происходит через кровь, слюну, фекалии, рвотные массы, контакт с личными и загрязненными вещами больного. Вирус может сохраняться в семенной жидкости до 2 месяцев после выздоровления.
Симптомы
- лихорадка;
- головные боли;
- боль в мышцах;
- кожная сыпь;
- желтуха;
- панкреатит;
- кровотечения;
- отказ органов.
Профилактика
В качестве профилактики лучше отказаться от поездок в страны Африки с низким уровнем развития, где существует высокая вероятность заражения в связи с эпидемией.
Интерпретация результатов отдельно IgM и IgG
| Положительно | Отрицательно | |
| Антитела IgM | наличие текущей или недавней инфекции | наличие инфекции (ранний период) или отсутствие инфекции |
| Антитела IgG | наличие текущей или имевшей место в прошлом инфекции | наличие инфекции (ранний период), отсутствие инфекции или выздоровление при имевшей место в отдаленном прошлом инфекции |
Понятно, что ничего не понятно. Одновременно может быть все. Именно по этой причине мы рекомендуем начинать с теста на выявление в крови одновременно IgM и IgG антител. Любым методом: ИФА (кровь из вены) или ИХА (экспресс тест из пальца). При комбинации этих двух показателей все становится гораздо понятнее.