1.Что такое анализ на кальций в крови?
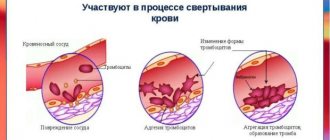
Анализ крови на кальций показывает уровень кальция в крови, т.е. того кальция, которые не хранится в костях. Кальций – это самый распространённый минерал в теле и один из самых важных. Кальций помогает работать нервам и мышцам, восстанавливает кости и зубы, участвует в свёртывании крови и поддерживает работу сердца.
Как правило, уровень кальция в крови тщательно контролируется организмом. Если кальций в крови понижен, то кости отдаёт свой кальций, чтобы поддержать необходимый уровень. Если уровень кальция в крови повышен, то он наоборот проникает в кости и остаётся там на хранение.
Содержание кальция в крови зависит от:
- Кальция, который попадает к вам с едой;
- Количества кальция, которое может усвоить кишечник;
- Различных гормонов: эстрогена, кальцитонина и других.
Ионизированный кальций
Кальций это самый распространенный минерал в организме человека. В теле взрослого человека содержится примерно 1 кг кальция, распределяемого в основном в костях в виде гидроксиапатита. Большая часть этого кальция стабильно включается в кость, хотя небольшая часть легко обменивается с растворимой фракцией кальция в организме.
Растворимый кальций в организме находится в основном во внеклеточной жидкости с примерно равными концентрациями в сыворотке и межклеточной жидкости. Концентрация внутриклеточного кальция обычно на несколько порядков ниже, чем концентрация внеклеточного кальция из-за активности специфических мембранных белковых насосов, хотя концентрации внутри определенных внутриклеточных компартментов могут сами по себе весьма заметно различаться. Половина кальция в сыворотке существует в виде свободного гидратированного катиона, несколько меньше половины связана с отрицательно заряженными аминокислотными остатками на белках (в первую очередь альбумине), а оставшаяся часть находится в комплексах с небольшими органическими молекулами, такими как лактат и цитрат.
Свободный гидратированный двухвалентный катион кальция в сыворотке или плазме исторически назывался в клинической практике «ионизированным кальцием». Хотя это обычное описание катионного кальция в растворе является точным, оно является неправильным, потому что весь кальций в организме присутствует в ионной форме. Неионизированный кальций — легковоспламеняющийся металл, который может бурно реагировать с водой с выделением газообразного водорода, и он не присутствует ни в каких тканях тела.
Гомеостаз кальция
Белки сыворотки, главным образом альбумин, обеспечивают кратковременное поддержание стабильной концентрации ионизированного кальция, действуя как кальциевый буфер. Поскольку ионизированный кальций находится в равновесии с кальцием, связанным с белками, любое кратковременное падение концентрации ионизированного кальция может быть компенсировано сопутствующим высвобождением кальция, почти так же, как слабые кислоты и основания могут служить буферами pH. Однако, как и все кальциевые буферные системы, альбумин-кальциевый буфер очень чувствителен к pH. Изменения pH изменяют долю заряженных кислотных аминокислотных остатков на альбумине и, таким образом, количество связанных ионов кальция, что приводит к изменению доли общего свободного кальция. Изолированное повышение pH, такое как респираторный алкалоз, вызванное гипервентиляцией, вызывает падение ионизированного кальция, в то время как снижение pH, наоборот, вызывает повышение ионизированного кальция.
Более длительное поддержание стабильной концентрации ионизированного кальция обеспечивается действием нескольких гормонов, в первую очередь паратиреоидного гормона (ПТГ). Чувствительные к кальцию рецепторы на поверхности клеток паращитовидной железы постоянно ощущают внеклеточную концентрацию ионизированного кальция и передают внутриклеточный сигнал, который направляет синтез и секрецию гормона паращитовидной железы при падении концентрации. Гормон паращитовидной железы оказывает влияние на несколько органов-мишеней, включая кости, где он направляет резорбцию кальция, и почки, где он увеличивает реабсорбцию кальция, увеличивает экскрецию фосфата и активирует 1α-гидроксилазу, фермент, который превращает 25-гидроксивитамин D в его активный метаболит. Активный метаболит витамина D, 1, 25-дигидроксивитамин D, сам по себе
Исторически одним из первых опубликованных методов определения ионизированного кальция был биоанализ, который оценивал влияние растворов с различной концентрацией кальция на сократимость изолированного сердца лягушки. Сегодня для измерения общего кальция используется несколько современных методов — спектрофотометрия комплексов краситель-кальций, ионоселективные электроды (ИСЭ) и атомно-абсорбционная спектрофотометрия — но ионизированный кальций сегодня измеряется только потенциометрией с прямым ИСЭ в клинических лабораториях. Описана процедура анализа ISE, рекомендованная Международной федерацией клинической химии (IFCC). В этой процедуре используется электрод сравнения, содержащий насыщенный хлорид калия и ртутный / каломельный электрод, а также ISE, содержащий раствор внутреннего сравнения, состоящий из растворов хлорида кальция и натрия, и стандартный электрод Ag / AgCl. Жидкая мембрана, содержащая органическую хелатирующую кальций молекулу, отделяет ISE от образца, так что только катионы кальция могут проходить через мембрану. Хелатор кальция, используемый в мембране, чаще всего представляет собой нейтральную органическую молекулу, растворенную в органической жидкости и полимерной матрице, но заряженные хелатирующие агенты органофосфата, такие как бис (ди-н-октилфенил) фосфат. Потенциал, который развивается через мембрану при измерении между образцом и электродом сравнения, логарифмически связан с активностью свободных ионов кальция в образце пациента. Таким образом, концентрация ионизированного кальция в образце пациента может быть математически выведена из измеренного потенциала, концентрации кальция в растворе ISE и коэффициентов активности кальция. Однако результаты пациента чаще всего получают путем сравнения измеренного потенциала с потенциалом, генерируемым калибровочными растворами, то есть со стандартной кривой. Калибровочные растворы должны быть приготовлены осторожно, с моляльной ионной силой, близкой к молекулярной силе нормальной плазмы (приблизительно 0, 160 моль / кг, чтобы коэффициенты активности кальция в калибровочных растворах отражали таковую в клинических образцах.
В то время как ни один коммерческий поставщик в настоящее время не предлагает анализ ионизированного кальция на большом автоматическом инструменте, многие из обычных более мелких инструментов, используемых для измерения газов крови в учреждениях неотложной помощи, предлагают прямой анализ ионизированного кальция ISE. Типичный референсный диапазон ионизированного кальция в сыворотке от учреждения автора, измеренный на анализаторе Roche AVL 9180 (и с тех пор подтвержденный на нескольких других анализаторах), составляет 1, 18–1, 38 мМ у взрослых. Из-за потенциальной преаналитической вариабельности между сбором сыворотки, гепаринизированной цельной крови и гепаринизированной плазмы референсные диапазоны должны быть проверены для этих конкретных типов образцов.
Ионизированная гипокальциемия
Ионизированная гипокальциемия имеет классические симптомы, которые включают нервно-мышечную возбудимость, судороги, тетанию и парестезии. Одноименные клинические признаки включают признак Хвостека (сокращение лицевых мышц после постукивания по лицевому нерву) и признак Труссо (мышечные спазмы кисти и предплечья после окклюзии плечевой артерии), оба из которых отражают нервно-мышечную возбудимость, связанную с гипокальциемией. Окружная ротовая парестезия, которая может возникать в результате гипервентиляции, также, вероятно, связана с преходящей ионизированной гипокальциемией, вызванной респираторным алкалозом. Легкая ионизированная гипокальциемия может не вызывать никаких симптомов.
Многочисленные исследования за последние несколько десятилетий показали, что ионизированная гипокальциемия часто встречается при заболеваниях. В некоторых из этих исследований тяжесть гипокальциемии напрямую коррелировала с тяжестью заболевания. Другое крупное исследование госпитализированных пациентов показало, что концентрации ионизированного кальция у больных, по-видимому, обычно распределяются вокруг более низкого среднего значения. Это открытие повышает вероятность того, что кальций регулируется до более низкой гомеостатической уставки во время болезни, возможно, аналогично изменениям сывороточного белка, которые наблюдаются при хорошо известном ответе острой фазы. Это мнение подтверждают исследования, показывающие, что тяжелую гипокальциемию очень трудно исправить с помощью терапии кальцием, предполагая, что существуют согласованные физиологические механизмы.
отвечает за поддержание низкого уровня ионизированного кальция во время тяжелых заболеваний многих типов. Однако ни одно исследование еще не определило, какую терапевтическую стратегию, если таковая имеется, следует предпринять для противодействия ионизированной гипокальциемии у пациентов в критическом состоянии. Многочисленные исследования на животных показывают, что коррекция гипокальциемии на животных моделях тяжелого заболевания увеличивает смертность, поднимая вопрос о том, может ли ионизированная гипокальциемия быть полезной при болезни. Не проводилось слепых рандомизированных исследований, сравнивающих мониторинг кальция и добавок с отсутствием действия или плацебо у госпитализированных пациентов, но в недавнем обзоре доказательной медицины по этой теме сделан вывод об отсутствии доказательств того, что парентеральное введение добавка кальция влияет на исход тяжелобольных пациентов. Несмотря на высокую распространенность ионизированной гипокальциемии при критическом заболевании и отсутствие доказательств, подтверждающих терапию кальцием у неотобранных пациентов с гипокальциемией в критическом состоянии, существует множество конкретных причин гипокальциемии, которые требуют тщательного наблюдения и лечения. Ионизированная гипокальциемия важна для наблюдения и коррекции у пациентов с гипопаратиреозом, наиболее частой причиной которого является ятрогенность после резекции паращитовидных желез. Другие показания для мониторинга и коррекции ионизированной гипокальциемии включают острый панкреатит, крайний дефицит витамина D и реминерализацию костей после операции по поводу гиперпаратиреоза. Интраоперационный мониторинг ионизированного кальция также оправдан в случаях нарушения гомеостаза, таких как трансплантация печени, а также во время переливания продуктов крови, когда значительные количества цитратного хелатора кальция могут быть доставлены со скоростью, превышающей метаболические возможности печени.
Ионизированная гиперкальциемия.
Ионизированная гиперкальциемия редко бывает симптоматической, а когда это так, ее симптомы довольно неспецифичны, включая утомляемость и слабость. Симптомы также могут быть связаны с вторичными явлениями, связанными с гиперкальциемией, такими как почечные камни или остеопороз. В отличие от ионизированной гипокальциемии, ионизированная гиперкальциемия относительно редко встречается в общей популяции стационарных пациентов. Когда он присутствует, он обычно ненормален и заслуживает исследования. Документирование ионизированной гиперкальциемии должно включать более одного измерения, чтобы гарантировать, что преаналитические факторы не влияют на анализ. Причины ионизированной гиперкальциемии включают первичный гиперпаратиреоз, наиболее частую причину ионизированной гиперкальциемии у амбулаторных пациентов, и злокачественные новообразования, наиболее частую этиологию у госпитализированных пациентов Дополнительные, менее частые причины включают избыток витамина D, грануломатозные нарушения и почечную недостаточность. Гиперкальциемия, связанная со злокачественными новообразованиями, может быть следствием секреции опухолью связанного с ПТГ пептида (ПТГП), гормона, который может связываться с рецепторами ПТГ и стимулировать резорбцию костей. Злокачественные новообразования также могут приводить к резорбции кости из-за прямого воздействия метастазов. И злокачественные новообразования, и некоторые гранулематозные заболевания могут повышать уровень ионизированного кальция за счет преобразования 25-гидроксивитамина D в 1, 25-дигидроксивитамин D.
Резюме
Тест на ионизованный кальций следует рассматривать как наиболее физиологически значимую оценку гомеостаза кальция у людей, и, если он доступен, его следует использовать для диагностики нарушений кальция у пациентов. Однако, за исключением пациентов с известными или предполагаемыми специфическими нарушениями метаболизма кальция, неясно, какие пациенты нуждаются в мониторинге кальция или сопутствующей терапии. Ионизированная гипокальциемия встречается повсеместно у госпитализированных пациентов, ее трудно исправить с помощью терапии кальцием, а терапевтическая коррекция гипокальциемии имеет сомнительную пользу на животных моделях, указывая на то, что гипокальциемия, наблюдаемая почти у половины всех пациентов, на самом деле может быть нормальной и защитный ответ на болезнь. Таким образом, истинное значение анализа кальция (общего, с поправкой на альбумин или ионизированного) как метода скрининга у невыбранных пациентов следует рассматривать как неизвестное. Необходимы дальнейшие исследования, чтобы определить, приносит ли общий цикл скрининга и добавок кальция какую-либо пользу для невыбранных пациентов.
2.Зачем делается анализ крови на кальций?
Анализ крови на кальций делается для того, чтобы:
- Проверить проблемы почек и околощитовидных желез;
- Выяснить причину аномальной ЭКГ;
- Проверить состояние пересаженной почки;
- Проверить такие симптомы низкого уровня кальция в крови, как мышечные спазмы, подёргивание в пальцах и вокруг рта;
- Проверить такие симптомы высокого уровня кальция в крови, как слабость, отсутствие аппетита, тошнота, рвота, запор, чрезмерное мочеиспускание, ломота в костях, боль в животе.
Анализ крови на кальций не может выявить, достаточно ли вы его употребляете с пищей. Для этих целей необходимо проверить плотность костей.
Основной комплексный анализ крови
Для выявления остеопороза на ранней стадии врач изучает семейный анамнез (наличие типичной симптоматики у родственников), жалобы пациента, проводит осмотр и назначает лабораторное и инструментальное обследование. Самыми информативными анализами являются:
- индикатор разрушения кости дезоксипиридинолин;
- маркер образования новой костной ткани остеокальцин;
- паратгормон околощитовидных желёз;
- эстрадиол (женский половой гормон);
- витамин Д.
Пример результатов анализа крови у больных с остеопорозом и дегенеративными заболеваниями позвоночника
Эти анализы важно провести с января по конец марта, так как именно в такой промежуток времени обнаруживают максимальный недостаток витамина Д и избыток паратгормона
Дезоксипиридинолин, ДПИД мочи
Является «мостиком» между молекулами коллагена, поперечными связующими нитями, которые придают прочность костной ткани. При разрушении костей выходит в кровь и выделяется с мочой. Анализ показывает скорость потерь костной ткани и риск переломов. При остеопорозе обнаруживают повышение коэффициента ДПИД/креатинин от 5,4 для мужчин и 7,4 для женщин.
Высокие значения бывают связаны также с метастазированием опухолей в кости и с проведённой пересадкой почки.
Остеокальцин
Этот белок соединяет кальций и основной минерал костей – гидроксиапатит. Концентрация остеокальцина в крови отражает скорость синтеза новой ткани. Регулирует процесс поглощения кальция и фосфора, интенсивность минерального обмена. На его содержание оказывает влияние витамин К и Д, кальцитонин и паратгормон. Нормой является интервал от 4 до 13 нг/мл. При остеопорозе повышен.
Паратгормон
Действует на канальцы почек, замедляет выведение кальция, ускоряет выделение фосфатов. Тормозит образование новой костной ткани остеобластами, активизирует разрушение уже сформированных костей. У пациентов пожилого возраста и при остеопорозе на фоне избытка гормонов надпочечников паратгормон повышен, а при климактерических нарушениях обмена – снижен. Норма в крови ̶ 1,6 до 6,8 пмоль/л.
Эстрадиол
При его нехватке в организме повышается чувствительность костной ткани к действию паратгормона. Если уровень женских половых гормонов из группы эстрогенов падает ниже 15-20 нг/мл, то кости усиленно начинают разрушаться как у женщин, так и у мужчин.
Витамин Д
Основная роль в организме состоит в регуляции обмена кальция. При его недостатке прогрессирует остеопороз, сахарный диабет, опухолевые процессы, туберкулёз, ишемия миокарда. Физиологическое снижение бывает в пожилом возрасте и при беременности. Для предупреждения остеопороза необходимо поддерживать уровень в крови в интервале от 30 до 70 мкг/л.
4.Каковы риски и что может помешать анализу?
Каковы риски анализа крови на кальций?
Если вы сдаёте анализ крови на кальций, то возможные риски могут быть связаны только с забором крови из вены. В частности, появление синяков на месте пункции и воспаление вены или артерии (флебит). Тёплые компрессы по нескольку раз в день избавят вас от флебита. Если вы принимаете разжижающие кровь препараты, то возможно кровотечение в месте пункции.
Что может повлиять на результаты анализа?
Анализ крови на кальций может дать неточные результата, если:
- Вы приняли кальций или витамин D в любой форме (не только специально приготовленные препараты, но также, например, молочные продукты) непосредственно перед анализом;
- У вас был проведён диализ;
- Вам недавно было сделано большое переливания крови.
Как регулируется уровень
За регулирование этих процессов отвечают паратгормон и калицитриол (витамин Д3), а также кальцитонин. Паратгормон и витамин Д3 повышают уровень кальция в крови, а кальцитонин, наоборот, понижает.
Справочно. Кальцитриол обеспечивает всасывание Са и Р в кишечнике.
За счет действия паратгормона:
- обеспечивается повышение плазменной концентрации кальция;
- усиливается его вымывание из костной ткани;
- стимулируется превращение в почках неактивного витамина Д в активный кальцитриол (Д3);
- обеспечивается почечная реабсорбция кальция и экскреция фосфора.
Между паратгормоном и Са существует отрицательная обратная связь. То есть, при появлении гипокальциемии, стимулируется секреция паратиреоидного гормона, а при гиперкальциемии, его секреция, наоборот, снижается.
За стимулирование утилизации кальция из организма отвечает кальцитонин, являющийся его физиологическим антагонистом.
Норма кальция в крови у женщин (таблица)
Нормы кальция в крови определены врачами для каждой возрастной категории. У детей потребность в макроэлементе на 30% выше, чем у взрослых. Женщинам требуется больше Са, чем мужчинам. Расход кальция увеличивается в пубертатный период, во время беременности. Согласно медицинским исследованиям, только 14% людей добирают требуемое количество кальция с пищей, остальные испытывают дефицит этого элемента.
Са всасывается в двенадцатиперстной кишке и тонком кишечнике. Если в организм поступает умеренное количество вещества, то всасывание происходит при помощи рецепторов тонкого кишечника, при большом поступлении Са с пищей в процесс включаются межклеточные механизмы, большая часть усваивается двенадцатиперстной кишкой.
Норма кальция в крови у женщин приведена в таблице:
| Возраст | Содержание в ммоль/л |
| До 1 месяца | 1,9-2,55 |
| 1 месяц — 2 года | 2,25-2,29 |
| 2 года — 14 лет | 2,18-2,75 |
| 14 лет и старше | 2,2-2,6 |
| Беременные | 2,2-2,7 |
Ежедневно человек должен употреблять с пищей 1000 мг кальция, у подростков и беременных эта цифра повышается до 1300 мг. Подросткам важно получать норму в связи с интенсивным ростом скелета, у беременных расход макроэлемента повышен вследствие потребления кальция плодом.
Признаки гипокальциемии. Лечение продуктами питания
Основные симптомы, указывающие на низкий уровень кальция – это сонливость, спутанность сознания, судороги стоп и кистей, обратимая сердечная недостаточность. Кроме того, индивида беспокоит:
- головная боль;
- проблемы с памятью;
- онемение пальцев;
- болевой синдром в суставах и костях;
- перепады давления;
- боль в эпигастрии;
- ломкость ногтей;
- кариес;
- пародонтоз.

Чтобы поднять уровень кальция, рекомендуется скорректировать свой рацион, включив в него:
- молочную продукцию;
- сухофрукты;
- рыбу;
- орехи;
- бобовые культуры;
- растительные масла;
- фруктовые соки;
- шоколад;
- какао;
- капусту;
- хлеб с отрубями.
Дополнительно доктор назначит лекарственные средства, содержащие этот элемент.