Типы диабета
Врачи выделяют два основных типа диабета.
Диабет 1-го типа
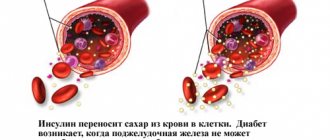
– это инсулинозависимый сахарный диабет (ИЗСД). Заболевание связано с нарушением функции поджелудочной железы. Именно поджелудочная железа вырабатывает инсулин. При значительном (более 90%), разрушении клеток отвечающих за его производство, количество инсулина в крови падает, углеводный обмен нарушается. Глюкоза, по-прежнему попадая в кровь, не может быть усвоена организмом. При этом клетки мышечной ткани испытывают дефицит глюкозы. В результате человек, заболевший диабетом 1-го типа, достаточно быстро худеет. Диабет 1-го типа чаще проявляется у лиц моложе 30 лет.
Диабет 2-го типа
– инсулиннезависимый сахарный диабет (ИНСД). Этот тип заболевания обусловлен потерей тканями чувствительности к инсулину. При диабете 2-го типа содержание инсулина в крови может быть любым – нормальным, пониженным или повышенным. Но клетки перестают на него реагировать и концентрация глюкозы в крови растет. Как правило, заболевание развивается на фоне ожирения. Диабетом 2-го типа страдают чаще всего люди возрасте более 30 лет.
Существуют и другие, более редко встречающиеся типы диабета.
В чем опасность диабета
На фоне постоянно высокого сахара в крови или так называемых «качелей» (чередования гипер- и гипогликемии) страдает головной мозг, который работает на чистой глюкозе, да и другие органы во главе с сердцем и почками выходят из строя. Человек, больной диабетом, может умереть из-за слишком высокой или очень низкой концентрации глюкозы в крови.
Поражая сосуды и нервные окончания, диабет может привести к потере зрения вплоть до слепоты и диабетической стопе с незаживающими язвами, последующим развитием гангрены и ампутацией.
Осложнения сахарного диабета
Сахарный диабет приводит к снижению иммунитета. В результате больной чаще страдает различными заболеваниями, процесс выздоровления затягивается, болезни чаще становятся хроническими. Хуже идёт заживление различных ран (порезов, ссадин). Страдает нервная ткань, сосуды. Стимулируется развитие атеросклероза, поражаются сосуды глаз, почек, нарушается кровоснабжение кожи. Совокупность нарушений различных систем приводит к комплексу осложнений, получившему название синдром диабетической стопы. Стопа в силу своего периферийного положения оказывается наиболее уязвимой – вызванные диабетом патологические изменения могут привести здесь к воспалительным процессам, возникновению язв, некрозу тканей. В запущенных случаях может потребоваться ампутация.
Опасными являются острые осложнения, например кетоацидоз
– накопление в крови продуктов промежуточного метаболизма жиров (ацетона). Кетоацидоз характерен для диабета 1-го типа.
Причины сахарного диабета
Среди факторов, способствующих возникновению сахарного диабета 1-го типа
, обычно выделяют:
- наследственность. При диагностировании сахарного диабета 1-го типа у обоих родителей, вероятность заболевания составляет 30%;
- вирусные инфекции, вызывающие поражение поджелудочной железы (краснуха, эпидемический паротит, ветряная оспа, гепатит и др.);
- аутоиммунные заболевания.
Основными факторами, повышающими риск развития сахарного диабета 2-го типа
, являются:
- наследственность. Влияние этого фактора при диабете 2-го типа выше, чем в случае диабета 1-го типа. При наличии диабета 2-го типа у одного из родителей, вероятность заболеть составляет более 40%;
- ожирение, избыточный вес;
- нарушение толерантности к глюкозе (это состояние называется преддиабет
). При преддиабете регистрируется повышенный уровень глюкозы в крови, при этом другие симптомы диабета отсутствуют; - возраст. С возрастом вероятность развития заболевания увеличивается;
- сердечно-сосудистые заболевания.
Профилактика
Если в вашей семье были случаи сахарного диабета 2-го типа, вам больше 40 лет, вы обременены лишними килограммами, ведете малоподвижный образ жизни и у вас повышено давление, вам следует заняться профилактикой этого заболевания.
Главными ее методами являются:
- Правильное питание. Его основой должны стать сложные углеводы и еда, богатая клетчаткой. Около 60% вашего рациона должны составлять сложные углеводы, 20% — жиры (50-70% из которых — растительные масла), 20% — белки. Отдавайте предпочтение птице, нежирной рыбе, овощам, несладким сокам.
- Исключите консервы, сладкое и жирное. Готовьте на пару;
- Отказ от алкоголя и табака. И то, и другое повышает риск развития нарушений углеводного обмена;
- Ежедневные физические нагрузки: минимум полчаса на спорт или ходьбу на свежем воздухе;
- Борьба со стрессом и регулярные медосмотры. Людям из группы риска нужно раз в полгода сдавать кровь на сахар.
10 неожиданных обстоятельств, повышающих уровень сахара в крови
Иногда сахар в крови может повыситься из-за неочевидных причин. Повлиять на уровень глюкозы в крови могут:
- Солнечный ожог — боль вызывает стресс, а стресс повышает уровень сахара в крови.
- Искусственные подсластители — некоторые исследования показывают, что они могут повышать уровень сахара в крови.
- Кофе — даже без подсластителя. Уровень сахара в крови некоторых людей очень чувствителен к кофеину.
- Недосыпание — даже одна бессонная ночь может снизить эффективность инсулина в организме.
- Пропуск завтрака — отказ от утреннего приема пищи может повысить уровень сахара в крови как после обеда, так и после ужина.
- Время суток — в позднее время контролировать уровень сахара в крови труднее, чем днем.
- Рассвет — рано утром у людей наблюдается всплеск гормонов, независимо от того, страдают они диабетом или нет. У людей с диабетом на рассвете может резко возрасти уровень сахара в крови.
- Обезвоживание — меньшее количество воды в организме означает более высокую концентрацию сахара в крови.
- Спрей для носа — некоторые из них содержат химические вещества, которые заставляют вашу печень выбрасывать в кровь больше сахара.
- Заболевание десен — это осложнение диабета может влиять на повышение уровня сахара в крови.
Больным диабетом стоит также избегать ситуаций, из-за которых уровень сахара в крови может резко понизиться. Например, сильная жара может вызвать расширение кровеносных сосудов, что ускоряет всасывание инсулина и может привести к низкому уровню сахара в крови.
Симптомы сахарного диабета
Основные симптомы диабета 1-го и 2-го типа совпадают, но у каждого типа заболевания — своя специфика.
Комплекс основных симптомов обусловлен повышенным содержанием глюкозы в крови. Однако, если при диабете 1-го типа эти симптомы заметны сразу, то диабет 2-го типа может сначала долго протекать без явно выраженных симптомов.
Повышенное выделение мочи
При длительно сохраняющемся уровне концентрации выше 6 ммоль/л глюкоза начинает проникать в мочу. Если заболевание развивается, и состояние больного ухудшается, концентрация глюкозы в моче растет. Чтобы её понизить, почки начинают выделять больше воды. В результате возрастает количество выделяемой за сутки мочи. Такое состояние называется полиурия
.
Жажда
Поскольку организм теряет большое количество воды, больной испытывает постоянную жажду (полидипсия). Возрастает количество употребляемой жидкости. Недостаток воды в организме также проявляется через сухость кожи и ощущение сухости во рту.
Повышенный аппетит
Для диабета 1-го типа типичным симптомом является полифагия – повышенный аппетит или даже постоянное чувство голода.
Потеря веса
Несмотря на повышенный аппетит человек с диабетом 1-го типа быстро теряет вес.
Повышенная утомляемость
Для больных сахарным диабетом характерна слабость (повышенная утомляемость).
Ухудшение зрения
Развитие сахарного диабета приводит к нарушениям зрения.
Подробнее о симптоме
Зуд половых органов
Сахарный диабет может вызывать зуд половых органов.
Фурункулёз
Сахарный диабет приводит к развитию воспалительных поражений кожи и фурункулёза (появлению фурункулов).
Методы диагностики сахарного диабета
При появлении подозрений на диабет обязательно следует обратиться к врачу-эндокринологу. АО «Семейный доктор» предлагает воспользоваться лабораторным профилем «Оценка риска развития сахарного диабета», который включает в себя необходимые все необходимые анализы. На основании полученных данных врач сможет оценить состояние Вашего организма и дать необходимые рекомендации.
Диагностика диабета проводится на основании лабораторных исследований, прежде всего, оценки уровня содержания глюкозы в крови.
Измерение уровня сахара в крови
В настоящее время несложно приобрести глюкометр для домашнего использования. Имея такой аппарат, больные сахарным диабетом могут оперативно следить за уровнем сахара в крови. Для этого следует проводить измерения утром натощак, а также через 2 часа после еды. Второй анализ позволит оценить, насколько организм справляется с усвоением пищи.
Анализ на гликированный гемоглобин
Гликогемоглобин (гликированный гемоглобин) – это биохимический показатель, позволяющий оценить степень связанности гемоглобина с молекулами сахара. Данный анализ используется как для диагностики диабета, так и для контроля за ходом лечения (состоянием больного). Тем, кому поставлен диагноз диабет следует сдавать данный диагноз раз в три месяца. Тем, кто находится в группе риска развития заболевания, – раз в полгода.
Биохимический анализ крови
Биохимический анализ крови позволяет оценить уровень содержания глюкозы в крови. Также важны и другие показатели, дающие возможность сделать вывод о состоянии обменных процессов в организме.
Подробнее о методе диагностики
Анализ крови на С-пептид
Анализ крови на С-пептид относится к исследованиям на гормоны. Данный анализ позволяет оценить, сколько инсулина вырабатывается внутри организма.
Общий анализ крови
Общий анализ крови даёт возможность оценить общее состояние организма. В частности, повышенное значение гемоглобина может свидетельствовать об обезвоживании, пониженное – о внутренних кровотечениях. вероятность которых при сахарном диабете возрастает.
Подробнее о методе диагностики
Записаться на диагностику Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
ОАМ
Для получения более точной оценки состояния здоровья диабетика, сдавать анализ крови и мочи нужно одновременно. ОАМ сдается 1 раз в 6 месяцев и как ОАК позволяет выявить различные скрытые процессы в организме.
Данный анализ позволяет произвести оценку:
- физического свойства мочи, ее кислотность, уровень прозрачности, наличие осадка и т. д.;
- химического свойства мочи;
- удельного веса мочи, благодаря которому можно определить состояние почек;
- уровня белка, глюкозы и кетонов.
Любые отклонения от нормы при сахарном диабете требуют проведения дополнительного обследования пациента. И зачастую с этой целью берется также анализ на определение микроальбуминарии.
Методы лечения сахарного диабета
Сегодня сахарный диабет уже не является заболеванием, при котором нельзя нормально жить, работать, заниматься спортом и т. д. Современная медицина обладает необходимым инструментарием для того, чтобы сделать жизнь больного сахарным диабетом ничем не отличающейся от жизни здоровых людей. Однако для этого необходимо своевременно выявить заболевание, постоянно следить за уровнем сахара в крови и соблюдать все назначения лечащего врача.
Лечение при сахарном диабете направлено на достижение компенсации. Компенсация сахарного диабета – это поддержание уровня глюкозы в крови в пределах диапазона нормальных значений. Подобное состояние позволяет нормализовать углеводородный обмен, а также улучшить показатели жирового, белкового и водно-соляного обмена.
Лечение сахарного диабета является комплексным и включает в себя специальную диету, применение лекарственных средств, физическую нагрузку в необходимом объеме.
Консультация специалиста
Важно научить больного самостоятельно следить за своим состоянием и контролировать свое поведение. Для людей, страдающих сахарным диабетом, эндокринологи «Семейного доктора» проводят специальные занятия «Школа для больных сахарным диабетом», на которых врачи рассказывают о заболевании, особенностях диабетической диеты и режиме необходимых физических нагрузок.
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Лечение
Лечение диабета сводится к управлению болезнью на протяжении всей жизни. СД 1-го типа предполагает постоянное введение больному недостающего гормона — инсулина. Кроме того, большую роль в лечении играет соблюдение режима питания, грамотное распределение физических нагрузок и самодисциплина.
Медикаментозное лечение: инсулинотерапия
Больным СД 1-го типа каждый день нужны уколы инсулина, чтобы контролировать уровень сахара в крови и получать необходимую организму энергию. Врач вместе с пациентом подбирает наиболее эффективный тип и схему введения препарата.
Ввод фиксированной дозы инсулина
При выборе этой схемы больной вводит себе фиксированную дозу инсулина в течение дня. В этом случае нужно тщательно следить за количеством потребляемых углеводов и учитывать физическую активность, чтобы не вызвать состояние гипер- или гипогликемии.
Базально-болюсная схема
Данная схема имитирует выработку инсулина поджелудочной железой. Придерживаясь ее, больной вводит себе базальный инсулин длительного действия для поддержания уровня сахара в крови в отсутствии пищи. Перед едой, для устранения скачков сахара, вводится также болюсной инсулин короткого действия.
Его доза зависит от содержания сахара в крови и количества углеводов в потребляемых блюдах. Это более гибкая схема с точки зрения режима питания. Главное — правильно отсчитывать, сколько инсулина вам необходимо.
Важно! Дозировать инсулин в зависимости от калорийности пищи и физической нагрузки научит лечащий врач и специалисты Школы диабета. Ее адрес уточняйте в районной поликлинике. Москвичи могут узнать его по этой ссылке. Занятия в такой школе желательно проходить ежегодно. Придется тщательно анализировать все, что вы едите, рассчитывать, сколько для этого нужно уколоть единиц инсулина, и следить за тем, как организм отреагирует на инъекцию.
Как вводить инсулин
Инсулинотерапии не стоит бояться. Для удобного ввода инсулина давно разработаны простые в обращении приборы: инсулиновая помпа и «пенфилл» — шприц-ручка с инсулином.
Инсулиновая помпа
Инсулиновая помпа (рис. 2) самостоятельно вводит необходимое количество инсулина в течение дня, имитируя работу поджелудочной железы. В этом случае используется инсулин короткого действия, программу болюсного ввода инсулина перед едой можно откорректировать в зависимости от пищевых привычек.
Рисунок 2. Инсулиновая помпа. Источник: Alan Levine/Flickr.
У помповой инсулинотерапии имеется ряд противопоказаний, включающий в себя наличие психического заболевания, которое может привести к неправильному использованию прибора, сниженное зрение (если это мешает взаимодействовать с интерфейсом), острые соматические (не психические) заболевания или обострения хронических заболеваний, психоэмоциональный стресс.
Кроме того, использование помпы не рекомендуется при впервые диагностированный сахарный диабет 1-го типа, но это временное ограничение, связанное с тем, что больному необходимо сначала научиться считать инсулин, и только потом переходить к помповой терапии.
Пенфилл
Пенфилл (рис. 3) — шприц-ручка для введения инсулина. Ручка позволяет менять дозу введения инсулина с помощью селектора.
Рисунок 3. Пенфилл. Источник: CC0 Public Domain
Важно! Доза введенного инсулина должна максимально точно соответствовать количеству потребленных углеводов. Используя шприц-ручку, никогда не вводите избыток инсулина «на всякий случай»! Падение уровня глюкозы в крови (гипогликемия) наступает очень быстро, можно потерять сознание.
Контроль сахара
Так как доза инсулина зависит от уровня сахара в крови, его нужно постоянно измерять с помощью глюкометра (рис. 4).
Рисунок 4. Глюкометр для измерения сахара в крови. Источник: Amanda Mills/USCDCP/Pixnio
Спросите своего врача, каким должен быть ваш целевой уровень сахара, как часто следует его проверять. Поддержание показателя, максимально близкого к целевому, поможет вам предотвратить или отсрочить осложнения, связанные с диабетом.
Диабет в путешествии
Перед поездкой посетите своего врача и проконсультируйтесь по поводу маршрута, запланированной физической активности и возможных изменений в дозировке и схеме ввода инсулина.
Возьмите с собой необходимое количество инсулина или рецептов для его приобретения. Уточните, есть ли в наличии ваш препарат там, куда вы направляетесь. Запаситесь тест-полосками для глюкометра: смена рациона может привести к колебаниям гликемии. Лучше везти с собой в 2 раза больше медикаментов, чем вам требуется обычно.
Обзаведитесь медицинским браслетом, на котором указано, что вы страдаете диабетом. Получите туристическую страховку на случай, если вы опоздаете на рейс или вам понадобится медицинская помощь. Закажите специальное питание на борту самолета или возьмите еду в дорогу.
Глюкометр непрерывного действия и инсулиновая помпа могут отключиться при прохождении контроля с помощью рентгена в аэропорту. Попросите сотрудников таможни о ручном досмотре.
Диета
Ограничения в питании для больных СД 1-го типа актуальны, если доза вводимого инсулина — фиксированная. В первую очередь это касается углеводов. Их избыток или недостаток может спровоцировать скачки глюкозы в крови.
Если доза инсулина рассчитывается каждый раз перед приемом пищи, ограничивать себя в продуктах питания не придется. Нужно только учитывать, как тот или иной продукт влияет на уровень сахара в крови, рассчитывая его гликемический индекс (ГИ), и сколько «короткого» инсулина потребуется для контроля углеводного обмена после той или иной пищи.
«Больному диабетом 1-го типа можно есть все при условии, что правильно рассчитана доза инсулина», — говорит профессор Л. Ю. Моргунов.
Тем не менее, диета при диабете 1-го типа должна быть сбалансированной и основываться на принципах здорового питания. Уделяйте особое внимание соотношению углеводов, жиров и белков: от этого напрямую зависит количество необходимого вам инсулина.
При диабете врачи советуют сократить потребление:
- соленых, копченых, маринованных блюд,
- продуктов с высоким содержанием крахмала и жиров,
- кондитерских изделий, соусов и полуфабрикатов.
Пейте меньше фруктовых соков, сладких напитков и фаст-фуда — это вредно и для здорового человека.
Лечебная физкультура
Если вы регулярно занимаетесь спортом или фитнесом, чередуя силовые тренировки с кардионагрузками, помните о существовании «углеводного окна». По неопытности можно попасть в ситуацию жизнеугрожающей гипогликемии. Поэтому обязательно сообщите о своем диагнозе тренеру и на первых порах не занимайтесь в одиночку. Не делайте инъекции инсулина перед тренировкой, чтобы не спровоцировать падение уровня сахара в крови. Рассчитайте вместе с врачом, насколько нужно уменьшить обычную дозу инсулина в дни тренировок.
Важно! Больным диабетом, как и здоровым людям, полезна посильная физическая активность — ходьба, бег трусцой, детям — подвижные игры. На первых этапах применения инсулина избегайте длительного активного плавания, альпинизма, быстрой или требующей усилий езды на велосипеде: остро возникающее падение уровня сахара в крови (из-за введения слишком большой дозы инсулина для такой интенсивной нагрузки) со слабостью вплоть до обморока может привести к травмам и создать угрозу для жизни.