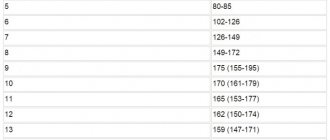
В сердце человека есть несколько хорд, которые во время сокращения этого органа не позволяют клапану прогибаться. Благодаря их присутствию, он хорошо удерживает кровь и обеспечивает адекватную гемодинамику. Нормальная хорда представляет собой своеобразную пружину с мышечной структурой. Иногда во время внутриутробного развития в одном из желудочков сердца появляется дополнительная хорда, которая представляет собой нитевидный тяж из соединительной ткани. В некоторых случаях это аномальное образование включает в себя мышечные или сухожильные волокна.
В этой статье мы рассмотрим такую малую аномалию сердца, как дополнительная хорда левого желудочка. В большинстве случаев она обнаруживается у детей до 18 лет, но некоторые люди живут с таким диагнозом многие годы и не ощущают никаких изменений в работе сердца. Обычно дополнительная хорда выявляется случайно: при обследовании по поводу другого заболевания или во время профилактического осмотра. Ни при выслушивании шумов в сердце, ни на ЭКГ она не определяется, и поставить точный диагноз можно только после проведения ЭХО-КГ. Услышав шум в сердце, врач может только заподозрить наличие этой малой аномалии сердца и порекомендовать пройти ультразвуковое исследование, позволяющее опровергнуть или подтвердить диагноз.
В нашей статье мы ознакомим вас с причинами развития, видами, симптомами, методами наблюдения, лечения и профилактики дополнительной хорды левого желудочка. Эти знания помогут родителям детей с такой аномалией сердца выбрать верную тактику отношения к проблеме и избавят их от лишних волнений.
Причины
Аномальная хорда левого желудочка – это наследственная аномалия, которая в 92% случаев предается по материнской линии (в редких случаях – по отцовской), и развивается внутриутробно из-за сбоя в развитии соединительной ткани. Именно поэтому матерям, которым ранее был поставлен такой диагноз, рекомендуется обязательно обследовать своего ребенка.
Не исключено, что причинами появления дополнительной хорды могут стать такие неблагоприятные факторы:
- плохая экология;
- курение или употребление спиртных напитков и наркотиков;
- нервное и физическое перенапряжение.
Клиническое значение малых аномалий развития сердца у детей
В последние годы большое внимание уделяется дисплазии соединительной ткани (ДСТ) у детей. Под ДСТ понимают врожденную аномалию соединительно-тканной структуры различных органов и систем, в основе которой лежит снижение содержания отдельных видов коллагена и/или нарушение их соотношения, приводящее к снижению прочности соединительной ткани [12, 13, 24, 26].
В развитии ДСТ принимают участие эндогенные (хромосомные и генетические дефекты) и экзогенные (неблагоприятная экологическая обстановка, неадекватное питание, стрессы) факторы [12, 30, 43]. Особенность морфогенеза соединительной ткани заключается в том, что она участвует в формировании каркаса сердца практически на всех этапах онтогенеза, следовательно, влияние любого повреждающего фактора может привести к развитию ДСТ сердца [15].
В 1990 г. в классификации заболеваний сердечно-сосудистой системы Нью-Йоркской ассоциации кардиологов, а также в Омске, на симпозиуме, посвященном проблеме дисплазии соединительной ткани, был впервые выделен синдром ДСТ сердца, сопровождающий как дифференцированные, так и недифференцированные ДСТ. При синдроме ДСТ сердца в патологический процесс вовлекается его соединительно-тканный каркас — сердечные клапаны (атриовентрикулярные, полулунные, евстахиев клапан), подклапанный аппарат, перегородки сердца и магистральные сосуды.
В клинической практике, когда речь идет о морфологической основе изменений сердечно-сосудистой системы без гемодинамических нарушений, Ю. М. Белозеровым (1993) и С. Ф. Гнусаевым (1995) вместо термина «ДСТ сердца» был предложен другой — «малые аномалии развития сердца» (МАРС) [3, 8]. Согласно определению этих авторов, МАРС считаются анатомические изменения архитектоники сердца и магистральных сосудов, не приводящие к грубым нарушениям функций сердечно-сосудистой системы [9].
Классификация МАРС по С. Ф. Гнусаеву, 2001 (с изменениями)
- Локализация и форма:
предсердия и межпредсердная перегородка: пролабирующий клапан нижней полой вены, увеличенный евстахиев клапан более 1 см, открытое овальное окно, небольшая аневризма межпредсердной перегородки, пролабирующие гребенчатые мышцы в правом предсердии;трикуспидальный клапан: смещение септальной створки в полость правого желудочка в пределах 10 мм, дилатация правого атриовентрикулярного отверстия, пролапс трикуспидального клапана;
легочная артерия: дилатация ствола легочной артерии, пролапс створок;
аорта: погранично узкий и широкий корень аорты, дилатация синуса Вальсальвы, двустворчатый клапан аорты, асимметрия и пролапс створок клапана аорты;
левый желудочек: трабекулы (поперечная, продольная, диагональная), небольшая аневризма межжелудочковой перегородки;
митральный клапан: пролапс митрального клапана, эктопическое крепление хорд, нарушенное распределение хорд передней и (или) задней створки, «порхающие» хорды, дополнительные и аномально расположенные папиллярные мышцы.
- Осложнения и сопутствующие изменения: инфекционный кардит, кальцификация, миксоматоз, фиброзирование створок клапанов, разрывы хорд, нарушения сердечного ритма.
- Характеристика гемодинамики: регургитация, ее степень, наличие недостаточности кровообращения, легочной гипертензии.
До сих пор нет единого мнения о клиническом значении МАРС, многие из которых имеют нестабильный характер, связанный с ростом ребенка. Так, возможно обратное развитие увеличенного евстахиева клапана, пролабирующих гребенчатых мышц в правом предсердии, пролапса митрального клапана (ПМК), закрытие открытого овального окна, нормализация длины хорд митрального клапана и диаметра магистральных сосудов. В ряде случаев МАРС изменяются не только в качественном, но и в количественном отношении [3]. Превышение установленного порогового уровня сердечной стигматизации у здоровых детей (более 3 МАРС), по мнению С. Ф. Гнусаева (1995), свидетельствует о возможном неблагополучии как в отношении факторов, влияющих на формирование здоровья, так и показателей, характеризующих его [8].
Учитывая, что МАРС являются вариантом висцеральных ДСТ, дети, как правило, имеют выраженный полиморфизм клинико-морфологических нарушений, зависящий от степени ДСТ и вовлечения в патологический процесс других органов и систем. Выявлена ассоциативная связь между числом внешних фенотипических маркеров ДСТ и МАРС [12, 16, 21, 22]. При этом имеют значение не только число внешних фенотипических маркеров, но и «диагностический вес» каждого из них. Отмечено, что дисплазии кожи и скелета наиболее часто сочетаются с МАРС [12].
Клиническая значимость патологии соединительной ткани у лиц с ДСТ подтверждается данными о высокой частоте нейровегетативных расстройств, изменений центральной нервной системы (энурез, дефекты речи, вегетососудистая дистония (ВСД)), нарушений психики [5, 12, 24]. Как правило, у таких пациентов всегда выявляется ВСД, что, вероятно, обусловлено наследуемыми (наследственными) особенностями структуры и функции лимбико-ретикулярного комплекса, определяющими аномальный характер нейровегетативных реакций [12]. Е. В. Буланкиной (2002) установлена отчетливая взаимосвязь между вегетативной дисфункцией и ДСТ [4]. При этом выраженность диспластических изменений сочеталась с тяжестью процессов дезадаптации регуляторных механизмов и снижением стрессовой устойчивости организма. Наиболее распространенными проявлениями вегетативной дисфункции являются цефалгии, вегетативные кризы, вегетовисцеральные пароксизмы, пре- и синкопальные состояния [12, 16]. Согласно данным С. Ф. Гнусаева (1995), у лиц с ПМК выявлена недостаточность сегментарных вегетативных структур [8]. Исследования Т. М. Домницкой (2000) позволили установить прямую зависимость между ПМК, аномально расположенными трабекулами (АРТ) и распространенностью невротических (невротические реакции, невроз навязчивых состояний, панические расстройства) и энцефалопатических (церебрастенический синдром, заикание, тики, нарушения сна, энурез, гипердинамический синдром, страхи) расстройств [10].
Нередко МАРС сопровождают такие патологические состояния, как нарушения сердечного ритма и проводимости, в том числе синдром ранней реполяризации, синдром слабости синусового узла, синдром Вольф–Паркинсон–Уайта, повышение электрической активности левого желудочка, блокада правой ножки пучка Гиса, экстрасистолия и пароксизмальная тахикардия [4, 6, 8, 34]. По данным Л. А. Балыковой и соавт. (2002), у 90% больных с нарушениями сердечного ритма с помощью эхографии были выявлены МАРС (преимущественно ПМК) [2]. Однако не все МАРС сопровождаются нарушениями сердечного ритма и (или) могут являться их причиной. К аритмогенным МАРС относятся фиброзно-мышечные аномально расположенные хорды (АРХ) и АРТ, ПМК и пролапс трикуспидального клапана (ПТК), аневризма межпредсердной перегородки, увеличенный и/или пролабирующий евстахиев клапан.
Наличие проводящих кардиомиоцитов в фиброзно-мышечных АРХ и АРТ формирует дополнительные проводящие пути, чем объясняется происхождение импульса, опережающего внутрижелудочковое проведение и вызывающего раннее возбуждение прилежащих к нему сегментов с последующей их более ранней реполяризацией [12, 15, 19, 20, 28]. Имеется гистологическое подтверждение наличия проводящих клеток в АРТ с диагонально-базальной, срединно-поперечной и продольной локализацией и в АРХ, соединяющих базальные септальные отделы и боковую стенку левого желудочка [3, 10, 33]. M. Suwa и соавт. (1986) отметили возрастание частоты желудочковых экстрасистол с увеличением толщины хорды. По мнению E. Chesler и соавт. (1983), появление желудочковых экстрасистол связано с миксоматозно измененными хордами, вызывающими механическое раздражение стенки левого желудочка [27]. Факт аритмогенности АРХ и АРТ также подтверждается исчезновением у пациентов экстрасистолии в случае их самостоятельного разрыва или оперативного рассечения либо при физической нагрузке, когда уменьшается степень их натяжения [8, 10, 12]. Довольно распространенным нарушением сердечного ритма при АРХ и АРТ является и синдром раннего возбуждения желудочков [6, 12].
Аритмии при ПМК и ПТК, по данным разных авторов, встречаются от 15 до 90% случаев [11]. Среди причин аритмий рассматриваются вегетативные дисфункции, механическая стимуляция эндокарда, дефицит внутритканевого магния, психологический стресс и миксоматозная дегенерация створок клапанов [3, 10–12, 18, 27, 29, 37, 39]. Установлена прямая корреляционная зависимость между частотой, а также степенью тяжести нарушений ритма и глубиной ПМК [1]. Ряд авторов полагают, что причиной развития аритмий при ПМК и ПТК может являться турбулентный поток, возникающий в результате регургитации через клапанное кольцо во время систолы желудочков, особенно при ПТК, когда происходит механическое раздражение зоны синусового узла [3, 8, 23]. Возможным механизмом развития желудочковых экстрасистол при ПМК большинство исследователей считают избыточное натяжение папиллярных мышц вследствие их аномальной тракции при пролабировании створок [12, 14, 25, 38].
Развитие аритмий может провоцировать пролабирующий евстахиев клапан и аневризма межпредсердной перегородки: условия для возникновения аритмий возникают в результате их холмистых движений и рефлекторного раздражения ими пейсмекерных образований в правом предсердии [42].
Согласно исследованиям О. А. Дианова (1999), нарушения сердечного ритма встречались у детей с погранично узкой аортой, у которых в 32,4% случаев регистрировалась суправентрикулярная и в 10,8% — желудочковая экстрасистолии, свидетельствующие о декомпенсации адаптации, особенно в условиях физической нагрузки [4].
По данным Ю. М. Белозерова, дети с МАРС отличаются сниженными возможностями кардиогемодинамики и демонстрируют плохую переносимость физических нагрузок [3]. По данным Н. А. Мазура, установлена связь между ПМК и синдромом внезапной смерти у взрослых. Накоплено достаточно сведений о том, что дети с МАРС относятся к группе риска по развитию инфекционного эндокардита.
Таким образом, существующие результаты исследований о том, что МАРС в ряде случаев являются основой кардиоваскулярной патологии у детей. В то же время неоправданным было бы преувеличение их роли в функциональных нарушениях сердечно-сосудистой системы. Очевидно, в каждом конкретном случае значимость структурных аномалий сердца должна рассматриваться индивидуально.
Принципы терапии детей с МАРС еще до конца не сформулированы. Однако на сегодняшний день можно предложить следующую тактику ведения детей с МАРС:
- Комплексная оценка состояния здоровья, включающая различные виды исследования детей.
- Выбор терапии в зависимости от клинико-электрофизиологических и эхокардиографических изменений.
- Применение препаратов, направленных на нормализацию метаболизма соединительной ткани.
- Определение адекватной физической активности в зависимости от функционального состояния миокарда.
Общепризнанным является применение немедикаментозных методов лечения, включающих: - адекватную возрасту организацию труда и отдыха;
- соблюдение распорядка дня;
- рациональное, сбалансированное питание;
- психотерапию и аутотренинг;
- водо- и бальнеотерапию;
- массаж (ручной, подводный и др.);
- физиотерапию (электрофорез с MgSO4, электросон и др.);
- занятия физической культурой, ЛФК.
Вопрос о допуске к занятиям спортом решается индивидуально. При наличии ПМК необходимо учитывать семейный анамнез (случаи внезапной смерти у родственников), наличие жалоб на сердцебиения, кардиалгии; синкопальные состояния; изменения на ЭКГ (нарушения сердечного ритма, синдром укороченного и удлиненного QT) являются основанием для принятия решения о противопоказании спортивных тренировок. Это касается и наличия АРХ, АРТ с синдромом раннего возбуждения желудочков, которые, являясь аритмогенными МАРС, могут спровоцировать нарушения сердечного ритма у спортсменов в условиях физического и психоэмоционального напряжения.
Медикаментозное лечение включает применение:
- препаратов магния;
- кардиотрофической терапии (при нарушении процессов реполяризации в миокарде);
- антибактериальной терапии при обострении очагов инфекции, оперативных вмешательствах (профилактика инфекционного эндокардита);
- антиаритмических препаратов (по показаниям, при чистой групповой экстрасистолии с нарушением процессов реполяризации).
В настоящее время терапия препаратами магния при МАРС приближается к патогенетической. Это обусловлено тем, что магний входит в состав основного вещества соединительной ткани и необходим для правильного формирования волокон коллагена. В условиях магниевой недостаточности нарушается способность фибробластов продуцировать коллаген [29, 31]. Кроме того, магний оказывает мембраностабилизирующее действие, удерживает калий внутри клетки, препятствует симпатикотоническим влияниям, что делает возможным его применение для лечения нарушений сердечного ритма [40, 41].
В работах О. Б. Степуры (1999), О. Д. Остроумовой и соавт. (2004) имеются сведения о достоверном уменьшении степени ПМК, симптомов ВСД, количества желудочковых экстрасистол на фоне терапии препаратами магния [17, 18].
Целесообразным может быть признано назначение следующих препаратов:
Магнерота, содержащего соль магния и оротовую кислоту. Последняя не только усиливает реабсорбцию Mg в кишечнике, но и обладает самостоятельным метаболическим действием. Детям назначают по 500 мг магнерота (32,8 мг магния 3 раза в день в течение 1 нед, затем 250 мг 3 раза в день в течение последующих 5 нед. Принимается препарат за 1 ч до еды).
Магне В6. Выпускается в таблетках (48 мг магния или в растворе для приема внутрь (100 мг магния). Детям с массой тела более 10 кг (старше 1 года) — 5–10 мг/кг/сутки в 2–3 приема. Детям старше 12 лет — 3–4 табл. в сут, в 2–3 приема. Продолжительность курса 6–8 нед.
Калия оротата. Детям препарат назначают из расчета 10–20 мг/кг/сут в 2–3 приема за 1 ч до еды или через 4 ч после еды. Продолжительность курса — 1 мес.
Следует проводить повторные курсы терапии этими препаратами (3–4 раза в год).
Для улучшения клеточной энергетикии миокарда применяют препараты, обладающие комплексным влиянием на метаболические процессы в организме, а также являющиеся активными антиоксидантами и мембраностабилизаторами:
- L-карнитин (элькар — 20% раствор карнитина гидрохлорида). Дозы: 1–6 лет по 0,1 г/сут (14 капель) 3 раза в день; 6–12 лет — 0,2–0,3 г/сут (1/4 ч. л.) 3 раза в день. Курс — 1–1,5 мес.
- Коэнзим Q10 (убихинон) назначается детям старше 12 лет по 1 капсуле (500 мг) 1–2 раза в сут. К препаратам, содержащим убихинон, относится кудесан: по 1 капле на год жизни (до 12 лет), далее по 12 капель 1 раз в день. Продолжительность курса должна составлять не менее 1 мес.
- Цитохром С (цито-мак). Выпускается в ампулах (по 4 мл = 15 мг). Назначают внутримышечно по 4 мл, № 10. Проводится 2–4 курса в год.
Кроме указанных препаратов для улучшения метаболических процессов в соединительной ткани, миокарде и в организме в целом показано применение:
- никотинамида (витамин PP) — 20 мг/сут 1,5–2 мес;
- рибофлавина (витамин В2) — 10– 15 мг/сут 1,5–2 мес;
- тиамина (витамин В1) — 10 мг/сут и липоевой кислотой 100–500 мг/сут 1,5 мес;
- лимонтара (комплекс лимонной и янтарной кислоты) 5 мг/кг/сут 3–4 дня еженедельно в течение 2 мес;
- биотина — 2–5 мг/сутки — 1,5–2 мес.
Показаны повторные курсы лечения (до 3 раз в год).
При наличии ВСД проводится комплексная длительная терапия по восстановлению баланса между симпатическим и парасимпатическим отделами вегетативной нервной системы (дифференцированная фитотерапия, вегетотропные препараты, ноотропы, вазоактивные препараты — кавинтон, вазобрал, инстенон, циннаризин и др.).
Таким образом, все вышесказанное позволяет сделать вывод, что МАРС, являясь висцеральным проявлением дисплазии соединительной ткани, составляют морфологическую основу функциональных изменений сердечной деятельности и нейровегетативных расстройств. Выбор индивидуальной программы курсового лечения способствует улучшению обменных процессов в соединительной ткани и профилактирует возможные осложнения ДСТ у детей и подростков.
По вопросам литературы обращайтесь в редакцию.
Н. А. Коровина, доктор медицинских наук, профессор А. А. Тарасова, кандидат медицинских наук, доцент Т. М. Творогова, кандидат медицинских наук, доцент Л. П. Гаврюшова, кандидат медицинских наук, доцент М. С. Дзис РМАПО, Москва
Симптомы
Педиатр может заподозрить заболевание у ребенка во время обычного осмотра и обследования ребенка, обратив внимание на систолический шум при аускультации сердца.
Дополнительная хорда левого желудочка в большинстве случаев не несет никакой функциональной нагрузки на сердце и не мешает его нормальной работе. Долгие годы эта малая аномалия может не обнаруживаться, т. к. не сопровождается особенными симптомами. Педиатр может выслушивать у новорожденного систолический шум в сердце, который определяется между третьим и четвертым ребром слева от грудины и никак не отражается на работе сердца.
Во время интенсивного развития, когда стремительный рост опорно-двигательного аппарата существенно опережает скорость роста внутренних органов, нагрузка на сердце возрастает, и дополнительная хорда может впервые дать о себе знать. У ребенка могут появляться такие симптомы:
- головокружения;
- быстрая или ничем не мотивированная утомляемость;
- психоэмоциональная лабильность;
- учащенное сердцебиение;
- боли в области сердца;
- нарушения сердечного ритма.
Такие же клинические проявления могут наблюдаться при множественных аномальных хордах левого желудочка. Чаще такие симптомы появляются в подростковом возрасте. В дальнейшем они могут полностью исчезать самостоятельно, но иногда остаются и во взрослом возрасте.
При появлении симптомов ребенку обязательно назначается ЭХО-КГ, ЭКГ и суточный мониторинг по Холтеру. Эти исследования позволят врачу определить наличие или отсутствие гемодинамических нарушений. Если дополнительная хорда «гемодинамически незначимая», то аномалия считается безопасной, и ребенку требуется только диспансерное наблюдение у кардиолога. При «гемодинамически значимом» диагнозе пациенту рекомендуется наблюдение, соблюдение некоторых ограничений и, при необходимости, лечение.
Признаки наличия аномалии
Если речь идет о единичной дополнительной хорде в полости левого желудочка (которых большинство), то она может вообще не проявлять своего существования. Заподозрить ее может доктор во время выслушивания работы всего органа по наличию систолического шума (его в здоровом органе не должно быть).
В некоторых случаях, в период активного роста ребенка, когда внутренние органы развиваются медленнее, чем опорно-двигательный аппарат, и за счет этого получают более интенсивную нагрузку, могут появляться болевые ощущения в сердечной области, головокружения, повышенная утомляемость.
Еще одним показателем наличия аномалии можно назвать аритмию.
Внимание! При многочисленных дополнительных хордах лж, существует вероятность таких аномалий и в тканях других органов, следовательно, клинические проявления могут быть и с их стороны.
Рассчитать стоимость лечения
Опасна ли дополнительная хорда левого желудочка?
Большинством кардиологов такая малая аномалия сердца приравнивается к варианту нормы. Известие о наличии дополнительной хорды в левом желудочке не должно вызывать панику у родителей ребенка, т. к. эта аномалия не требует хирургического лечения и, при отсутствии гемодинамических нарушений, не нуждается в медикаментозной коррекции.
В некоторых случаях дополнительная хорда левого желудочка может становиться фактором, который способствует развитию других заболеваний сердца и сосудов (инфекционный эндокардит, нарушения ритма и проводимости сердца, тромбофлебит и др.). Предугадать заранее, насколько вероятно развитие таких патологий, невозможно.
Наши возможности
При подозрении или ранее выявленной атипичной желудочковой хорде рекомендованы следующие обследования:
- Эхокардиография – наиболее информативный метод диагностики различных патологий сердца. В ходе исследования врач оценивает структуру и сократимость миокарда, работу клапанов, движение крови в камерах сердца и другие показатели.
- ЭКГ покоя – базовое исследование для оценки сердечного ритма. Не требует специальной подготовки.
Все диагностические тесты вы можете пройти в любом из отделений KinderKlinik с последующей консультацией специалиста.
Нужна консультация?
Записаться
Форма обратного вызова
Заявка отправлена, мы свяжемся с вами скоро
Наблюдение за ребенком с дополнительной хордой при отсутствии гемодинамических нарушений
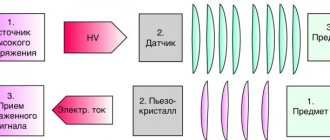
Основной метод диагностики дополнительной хорды левого желудочка — эхокардиография.
При обнаружении аномальной хорды, которая не сопровождается симптомами, никакого специального лечения не требуется. Таким пациентам достаточно регулярно наблюдаться у кардиолога и проводить контрольное ЭХО-КГ один раз в год.
Детям с такой малой аномалией сердца рекомендуется:
- соблюдать режим труда и отдыха;
- правильно питаться;
- заниматься лечебной физкультурой;
- закаляться;
- часто бывать на свежем воздухе;
- предупреждать стрессы;
- обеспечить полноценный сон;
- отказаться от тяжелых физических нагрузок;
- не принимать лекарственные препараты без рекомендаций врача;
- принимать решение о занятии тем или иным видом спортом совместно с врачом.
Родителям таких детей не рекомендуется от всего ограждать своего ребенка и относиться к нему, как к инвалиду, т. к. это может существенно повлиять на его дальнейшую социализацию. Общение с друзьями, посещение детского сада и школы, занятия в кружках и посильными видами спорта, – все это поможет ребенку нормально адаптироваться в социуме и чувствовать себя полноценным.
Симптомы и проявления
Характерными внешними признаками аномальная хорда в сердце не проявляется, о ее существовании можно не знать годами. Чаще всего ее обнаруживают только во время ультразвукового исследования, а основанием для направления на УЗИ становится выслушивание доктором при нормальной работе сердца шума в его области, которого не должно быть.
Для информации! Шумы — это акустические явления (свист, скрип), которые появляются во время сокращения сердечной мышцы, между ударами, и слышны при прослушивании стетоскопом.
Интенсивность шумов зависит от месторасположения аномальной хорды лж и от их количества (если имеет место множественное явление). Также, при множественных аномалиях, можно заметить и некоторые особенности общего состояния:
- повышенная утомляемость;
- перепады настроения и нестабильность психоэмоционального состояния;
- аритмия;
- учащенное число сердечных сокращений;
- болевые ощущения в грудной области.
Получить программу лечения
Лечение
При обнаружении дополнительной хорды, которая сопровождается симптомами или гемодинамическими нарушениями, помимо вышеописанных рекомендаций и более жестких ограничений в физических нагрузках, рекомендуется медикаментозная терапия.
Таким детям могут назначаться такие лекарственные препараты:
- витамины В1, В2, РР – назначаются для улучшения питания миокарда, принимаются на протяжении месяца, курс лечения повторяется два раза в год;
- Магне В6, Магнерот, Калия оротат, Панангин – назначаются для улучшения проведения нервного импульса и профилактики аритмий, препараты подбираются в зависимости от возраста и принимаются курсами на протяжении месяца и более;
- L-карнитин, Цитохром С, Убихинон – назначаются для нормализации обменных процессов в сердечной мышце;
- Ноотропил, Пирацетам – назначаются при появлении симптомов нейроциркуляторной дистонии.
Показаниями для немедленной госпитализации в кардиологический стационар могут стать такие тяжелые нарушения сердечного ритма:
- пароксизмальная тахикардия;
- мерцательная аритмия;
- синдром Вольфа-Паркинсона-Уайта;
- синдром Морганьи-Адамса-Стокса;
- экстрасистолия.
Они могут развиваться при множественных или поперечных хордах и требуют детального обследования и последующего лечения.
В редких случаях в структуру дополнительной хорды левого желудочка могут включаться мышечные волокна проводящей системы сердца. Такие аномалии сердца способны вызывать желудочковые аритмии и фибрилляцию желудочков. Для их устранения показано выполнение таких хирургических вмешательств:
- криодеструкция;
- иссечение хорды.
Диагностика
Непосредственно на приеме врач проводит беседу, визуальный осмотр и прослушивает сердце. Некоторые специалисты утверждают, что при наличии дополнительной хорды левого желудочка можно услышать специфические шумы. Однако истинную картину может дать только УЗИ. Даже опытный врач сначала должен дать направление на ультразвуковое обследование, и только по его результатам ставить диагноз и назначать лечение.
Проведение УЗИ у детей имеет ряд своих особенностей. Лишь начиная с 6-летнего возраста можно рассчитывать на адекватное восприятие ребенком ситуации обследования. Поэтому на УЗИ ребенка сопровождает кто-то из родителей или близких людей. Кабинет необходимо оснащать игрушками и учитывать возрастные особенности пациентов. Маленьким детям, а тем более новорожденным, не следует снимать всю одежду, достаточно обнажить грудную клетку для доступа к необходимому участку.
Современное ультразвуковое исследование включает 2 процедуры. Первая носит название эхокардиографии. С ее помощью можно с максимальной точностью рассмотреть структуру сердца и охарактеризовать гемодинамику. Кроме того, эхокардиография позволяет рассчитать показатели большинства функций сердца. Вторая процедура УЗИ сердца представлена доплеровским исследованием внутрисердечной гемодинамики.
На сегодняшний день УЗИ сердца проводится в двухмерном пространстве, что позволяет дать оценку динамическим изменениям в режиме реального времени. В идеале исследование проводят, когда пациент лежит на спине. Однако в случае с маленькими детьми добиться этого сложно, поэтому можно положить ребенка на правый бок, поставить стоя или посадить. Главное добиться спокойного положения, но не забывать о последующей коррекции результатов в зависимости от позы обследования.
Исследование проводят через переднюю стенку грудной клетки, с левой стороны от грудины. В этой области сердце максимально открыто. Установка датчика зависит от возраста ребенка, чем он меньше, тем выше устанавливается прибор. В случае с новорожденными, датчик может устанавливаться непосредственно на грудине. Для выявления дополнительной хорды левого желудочка обычно подключают четырехкамерную позицию, при которой аномальные участки выглядят как линейные образования.
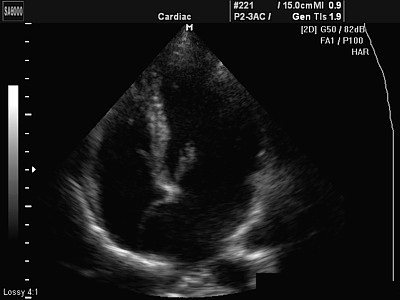
Дополнительная хорда, которую видно на снимке
Процедура обследования, а также расшифровки результатов составляет около 40 минут. УЗИ сердца позволяет оценить состояние камер, размеры, а также целостность органа и его структур, особенности кровообращения, специфику околосердечной сумки и характеристики жидкости. Все показатели значимы. Они могут указывать не просто на наличие аномального появления дополнительной хорды, но и на сопутствующие заболевания сердца.
Профилактика
В большинстве случаев дополнительная хорда левого желудочка появляется вследствие наследственной предрасположенности, и предупредить ее развитие во внутриутробном периоде практически невозможно. Несмотря на это, ученые не исключают возможность развития такой малой аномалии сердца под воздействием некоторых неблагоприятных факторов. Именно поэтому беременным женщинам рекомендуется:
- Правильно питаться.
- Оказаться от курения, употребления алкоголя и наркотиков.
- Исключить тяжелые физические нагрузки.
- Предупреждать стрессы.
- Гулять на свежем воздухе и заниматься гимнастикой.
При выявлении у ребенка дополнительной хорды левого желудочка родителям следует обратить пристальное внимание на его здоровье, соблюдать все рекомендации врача, но не ограждать его от социума полностью. Важной мерой профилактики осложнений станет своевременное лечение хронических заболеваний, которые могут осложняться заболеваниями сердца.
Детям с дополнительной хордой рекомендуется регулярно заниматься лечебной физкультурой, которая подразумевает индивидуальный подбор нагрузки. Упражнения на шведской стенке, танцы, гимнастика, бег на короткие дистанции, прыжки со скакалкой, – эти занятия помогут укрепить сердечную мышцу и предупредят развитие осложнения.
Физические нагрузки не должны быть чрезмерными, т. к. они способны усугубить ситуацию. Большинство кардиологов не рекомендует людям с дополнительной хордой заниматься спортом профессионально. А такие виды нагрузок, которые возникают при дайвинге, подводном плаванье или прыжках с парашютом, абсолютно противопоказаны.
Профилактика нежелательных последствий
Дополнительная хорда в сердце фото которой сегодня можно посмотреть в интернет-ресурсе, не зависимо от того, где расположена, и какие имеет особенности, требует общих мер профилактики:
- правильного распределения физических нагрузок;
- закаливания;
- прогулок на свежем воздухе;
- полноценного, сбалансированного питания, содержащего максимальное количество витаминов и полезных микроэлементов;
- соблюдения режима дня и отдыха.
Возможность занятий спортом определяется лечащим врачом.
Для информации! Всем, у кого обнаружены аномалии в сердечной мышце, категорически не рекомендуются экстремальные виды спорта, дайвинг.
Прогноз
В большинстве случаев — благоприятный. Даже при развитии симптомов проходит немало лет, прежде чем процесс достигает критической, декомпенсированной фазы.
Довести до такого можно только сознательно. Обычно симптоматика на более ранних стадиях невыносима и существенно снижает качество быта. Выбора, кроме как обращаться к врачу, нет.
Выживаемость хорошая, вероятность сохранения трудоспособности тоже. Но это не значит, что нужно сидеть, сложа руки. Без консультации и помощи кардиолога не обойтись.
Причины аномалий
Дополнительная хорда образовывается еще до рождения малыша, когда происходит формирование сердечно-сосудистой системы («Беременность: развитие плода и ощущения»). Причиной образования дополнительной хорды у ребенка может стать:
- наследственность – как правило, такая особенность передается по женской линии;
- неправильное или недостаточное питание будущей мамы;
- нервное напряжение и стрессы в период ожидания ребенка;
- плохие экологические условия;
- перенесение инфекционных заболеваний во время беременности;
- вредные привычки во время беременности (особенно в первом триместре).

Курение и употребление алкоголя во время беременности могут привести к аномалии